Ipotiroidismo: classificazione, quadro clinico, diagnosi e trattamento
L'ipotiroidismo è una condizione caratterizzata da una carenza di ormoni tiroidei. Sintomi, diagnosi e trattamento delle forme congenite e acquisite.
Specialità
AnestesiologiaAngiologiaCardiologiaDermatologiaEmatologiaEndocrinologiaEpatologiaFisiologiaGastroenterologiaGinecologiaIstologiaMalattie infettiveNeurologiaOdontoiatriaOftalmologiaOncologiaOrtopediaOstetriciaOtorinolaringoiatriaPediatriaPneumologiaTraumatologiaUrologiaQuesto articolo è solo a scopo informativo
Il contenuto di questo sito web, inclusi testi, grafici e altri materiali, è fornito solo a scopo informativo. Non sono da intendersi come consigli o indicazioni. Per quanto riguarda la tua specifica condizione medica o il tuo trattamento, ti invitiamo a consultare il tuo operatore sanitario.
L’iperparatiroidismo è un disturbo endocrino causato dall’eccessiva produzione dell’ormone paratiroideo, che porta a un disturbo del metabolismo del calcio fosforo e allo sviluppo di ipercalcemia, osteopenia, disfunzione renale e compromissione del sistema cardiovascolare. È la terza malattia endocrina più comune (dopo il diabete mellito e le malattie della tiroide) e si osserva più frequentemente nelle donne.
Modelli 3D delle varianti di iperparatiroidismo:
A seconda della causa:
Classificazione per decorso clinico:
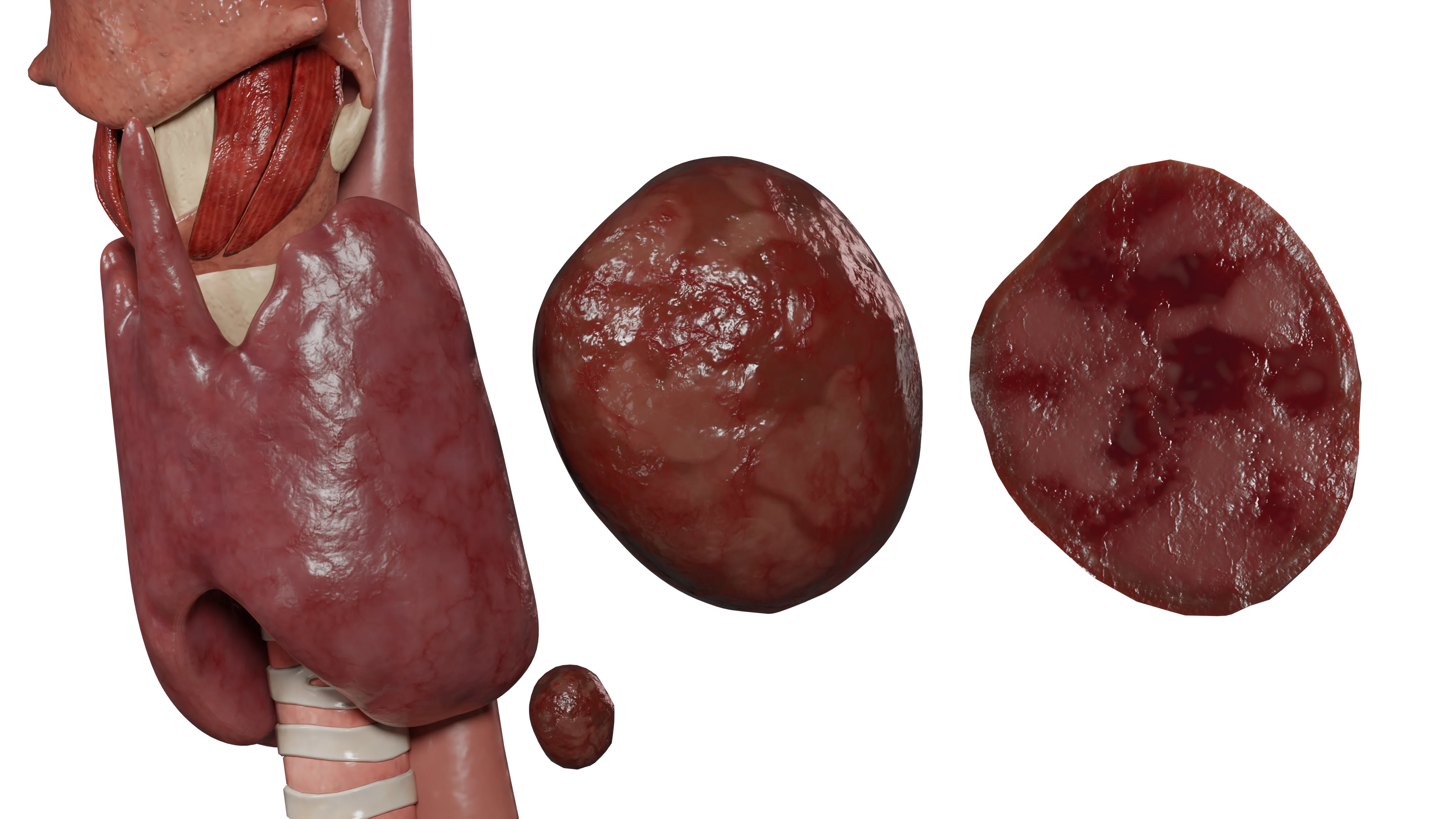

L’iperparatiroidismo primario è una condizione caratterizzata da un aumento della produzione di ormone paratiroideo.
Nella stragrande maggioranza dei casi (80-85%), è causato da un adenoma di una delle ghiandole paratiroidi. Meno comunemente, si verificano iperplasia delle ghiandole paratiroidi e carcinoma delle ghiandole paratiroidi (meno dell’1%). Si sviluppa a causa della patologia, più frequentemente, di una delle ghiandole paratiroidi.
L’adenoma della ghiandola paratiroidea è caratterizzato dallo sviluppo di autonomia funzionale, che porta a un aumento della produzione dell’ormone paratiroideo.
L’adenoma della ghiandola paratiroidea può essere sporadico o geneticamente determinato (fino al 10% dei casi).
L’adenoma della ghiandola paratiroidea può verificarsi nelle seguenti sindromi ereditarie:
L’ormone paratiroideo svolge un ruolo cruciale nel metabolismo del calcio fosforo attraverso i seguenti meccanismi:
Inoltre, l’ormone paratiroideo inibisce il riassorbimento del fosforo da parte dei tubuli renali, causando iperfosfaturia. Questo meccanismo mantiene i livelli di fosforo sierico entro o al di sotto della gamma normale.
Nei pazienti affetti da iperparatiroidismo primario, l’effetto dell’aumento del riassorbimento del calcio può essere compensato da un’ipercalcemia elevata. In tali casi, verrà rilevata ipercalciuria.
Pertanto, i pazienti con iperparatiroidismo primario sono caratterizzati da:
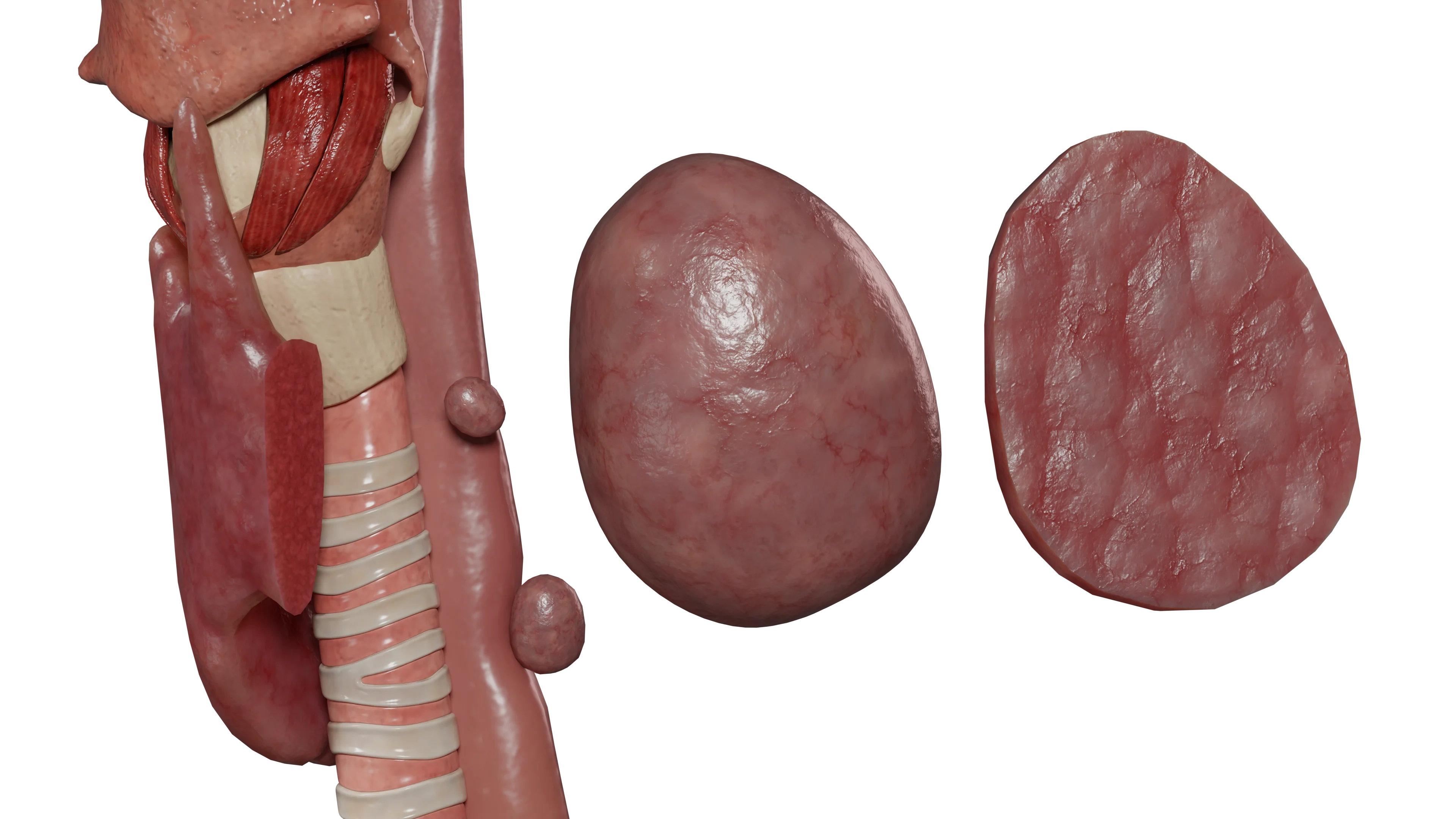

L’iperparatiroidismo secondario si sviluppa nel contesto della malattia renale cronica (CKD) come compensazione per un’ipocalcemia prolungata.
Il suo sviluppo coinvolge i seguenti meccanismi:
I meccanismi sopra citati provocano una stimolazione continua della funzione delle ghiandole paratiroidi e, di conseguenza, lo sviluppo di iperplasia.
Pertanto, l’iperparatiroidismo secondario è caratterizzato da:
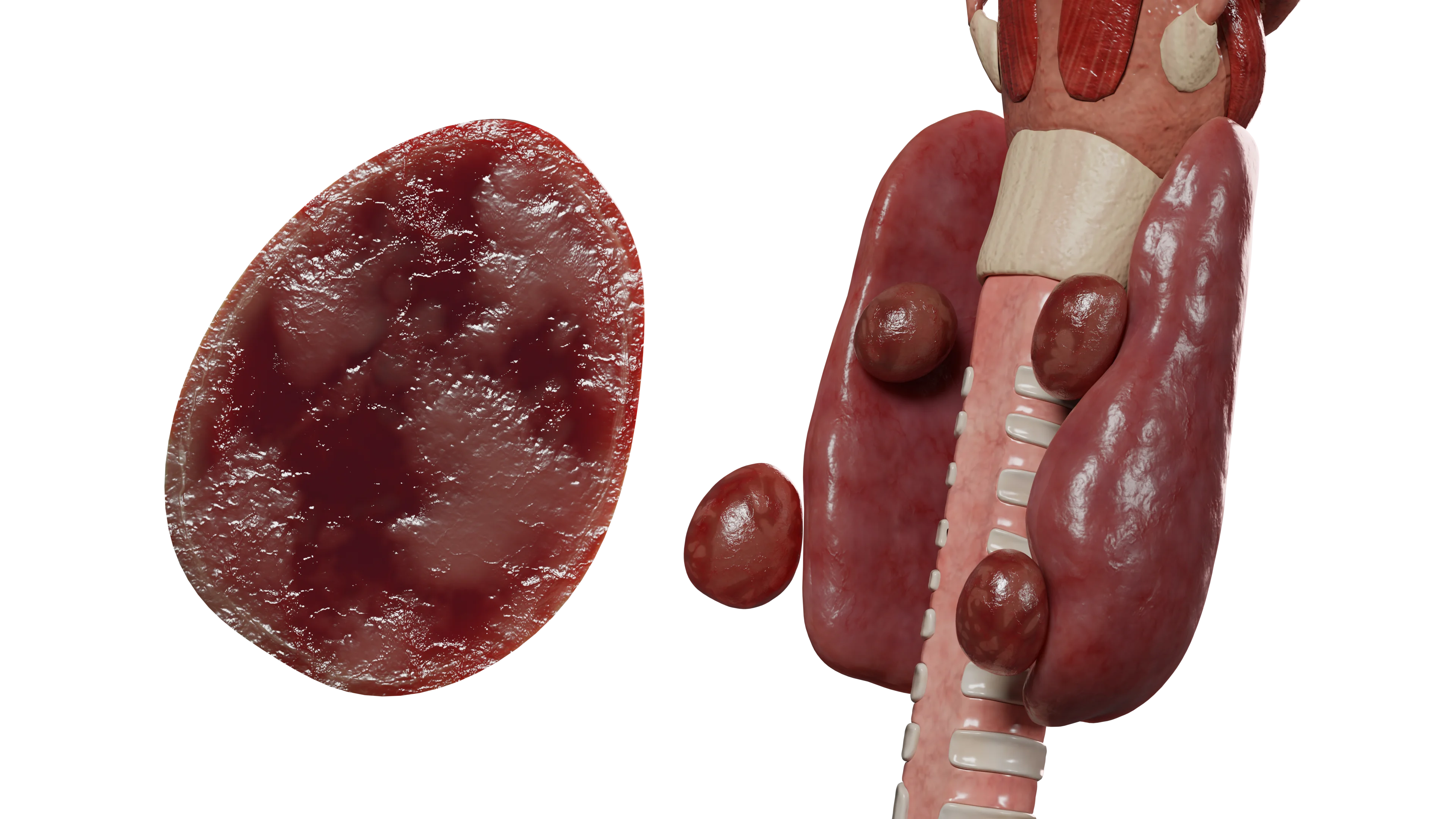

L’iperparatiroidismo terziario si sviluppa in associazione con l’iperparatiroidismo secondario a lungo termine, portando alla trasformazione adenomatosa delle ghiandole paratiroidi con lo sviluppo di autonomia funzionale.
L’iperparatiroidismo terziario è caratterizzato da:
L’iperparatiroidismo può verificarsi in tre varianti:
Attualmente, nella maggior parte dei casi, l’iperparatiroidismo viene rilevato nella forma subclinica attraverso esami clinici e di laboratorio di routine; i pazienti non riferiscono alcun sintomo al momento della diagnosi.
I primi sintomi di iperparatiroidismo sono aspecifici. Tra questi si annoverano:
L’iperparatiroidismo di lunga durata porta allo sviluppo dell’osteoporosi, i cui sintomi sono:
Oltre alle manifestazioni dell’osteoporosi, l’iperparatiroidismo è caratterizzato dai seguenti sintomi causati da ipercalcemia prolungata:
La crisi iperparatiroidea (o ipercalcemica) è una condizione potenzialmente letale che si sviluppa in pazienti con iperparatiroidismo preesistente. Caratterizzata da un rapido e netto aumento dei livelli di calcio nel siero al di sopra di 3,5 mmol/l, con livelli di ormone paratiroideo generalmente superiori di oltre 20 volte alla norma.
I fattori scatenanti dello sviluppo della crisi possono includere malattie infettive, disidratazione e immobilizzazione prolungata. La mortalità varia dal 60 al 90% e richiede una terapia immediata nei reparti di terapia intensiva.
Sintomi della crisi iperparatiroidea:
Metodi principali di esame:
In un’analisi biochimica del sangue, è necessario determinare i livelli di ormone paratiroideo, calcio (totale e ionizzato), fosforo, fosfatasi alcalina (aumentata a causa del riassorbimento osseo) e vitamina D. Inoltre, vengono valutati i livelli di escrezione urinaria di calcio e fosforo (esame delle urine giornaliero).
Parametri di laboratorio dinamici per le diverse varianti di iperparatiroidismo:
| Indicatori sierici | Iperparatiroidismo primario | Iperparatiroidismo secondario | Iperparatiroidismo terziario |
|---|---|---|---|
| Ormone paratiroideo | Elevato | Elevato | Marcatamente elevato |
| Calcio | Elevato | Normale o ridotto | Elevato |
| Fosforo | Normale o ridotto | Elevato | Elevato |
| Fosfatasi alcalina | Elevato | Elevato | Elevato |
| Vitamina D | Basso | Basso | Basso |
Metodi di imaging delle ghiandole paratiroidi:
Metodi di esame supplementari:
Segni radiologici caratteristici dell’iperparatiroidismo:
Il metodo di trattamento principale è chirurgico. Permette di normalizzare i livelli di ormone paratiroideo, calcio e fosforo nel minor tempo possibile, riducendo così il rischio di complicazioni.
L’intervento prevede la rimozione della ghiandola paratiroidea alterata adenomatosa (parotidectomia), che rappresenta lo standard di riferimento nel trattamento dell’iperparatiroidismo primario.
Dopo l’intervento è possibile lo sviluppo della sindrome dell’“osso affamato”, che consiste in una diminuzione persistente (più di 4 giorni) dei livelli di calcio nel siero. Questa sindrome è causata da una brusca diminuzione dei livelli di ormone paratiroideo dopo l’intervento chirurgico, che porta a un aumento dell’attività osteoblastica e all’assorbimento di calcio e fosforo per la formazione del tessuto osseo.
In un esame biochimico del sangue si rilevano ipocalcemia, ipofosfatemia, ipomagnesiemia e livelli elevati di fosfatasi alcalina. Questa sindrome è più comune nelle operazioni per l’iperparatiroidismo secondario.
Ai pazienti che presentano controindicazioni al trattamento chirurgico può essere prescritta una terapia conservativa nei casi di ipercalcemia lieve e assenza di complicanze. Per il trattamento dell’iperparatiroidismo vengono utilizzati i seguenti farmaci:
Inoltre, ai pazienti sottoposti a terapia conservativa non è consigliabile limitare l’assunzione di calcio nella dieta, poiché una carenza di calcio può portare alla stimolazione delle ghiandole paratiroidi e a un aumento dei livelli dell’ormone paratiroideo.
Il metodo di trattamento principale è conservativo. La terapia farmacologica mira a mantenere e, se possibile, normalizzare i livelli di ormone paratiroideo, calcio e fosforo.
Oltre ai farmaci utilizzati nell’iperparatiroidismo primario, gli attivatori del recettore della vitamina D sono utilizzati anche nel trattamento dell’iperparatiroidismo secondario e terziario:
Se la terapia medica è inefficace, è indicato il trattamento chirurgico. L’entità dell’intervento chirurgico viene determinata individualmente, in base ai livelli di ormone paratiroideo, calcio, fosforo, stato somatico complessivo del paziente e presenza di complicanze dell’iperparatiroidismo.
Possono essere eseguite le seguenti operazioni:
Il trattamento viene effettuato in un’unità di terapia intensiva e rianimazione e comprende quanto segue:
Dopo la stabilizzazione della condizione, è indicato il trattamento chirurgico (paratiroidectomia per l’iperparatiroidismo primario e paratiroidectomia subtotale o totale per l’iperparatiroidismo secondario o terziario).
1. Che cos’è l’iperparatiroidismo e quali sono le sue conseguenze?
2. Quali sintomi clinici dell’iperparatiroidismo prevalgono nelle donne?
3. Quali test di laboratorio sono necessari per verificare la diagnosi?
4. È possibile una terapia conservativa efficace per l’iperparatiroidismo primario?
5. Perché l’iperparatiroidismo secondario si sviluppa nel contesto delle malattie renali?
6. Quali principi di terapia dietetica devono essere seguiti nell’iperparatiroidismo?
Bibliografia
1.
VOKA 3D Anatomy & Pathology – Complete Anatomy and Pathology 3D Atlas (VOKA 3D Anatomia e Patologia – Atlante 3D completo di anatomia e patologia) [Internet]. VOKA 3D Anatomy & Pathology
Disponibile su: https://catalog.voka.io/
2.
Helbing A, Leslie SW, Levine SN. Primary Hyperparathyroidism (Iperparatiroidismo primario). In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing.
Disponibile su: https://www.ncbi.nlm.nih.gov/books/NBK441895/
3.
Muppidi V, Meegada SR, Rehman A. Iperparatiroidismo secondario. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing.
Disponibile su: https://www.ncbi.nlm.nih.gov/books/NBK557822/
4.
Palumbo VD, Damiano G, Messina M, Fazzotta S, Lo Monte G, Lo Monte AI. Tertiary Hyperparathyroidism: a review (Iperparatiroidismo terziario: una revisione). In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing.
Disponibile su: https://pubmed.ncbi.nlm.nih.gov/33956045/
5.
Campos A. Hyperparathyroidism (Iperparatiroidismo). PubMed [Internet].
Disponibile su: https://radiopaedia.org/articles/hyperparathyroidism
Riassumi l’articolo con l’IA
Scegli il tuo assistente IA preferito:
Link copiato con successo negli appunti
Grazie!
Il tuo messaggio è stato inviato!
I nostri esperti ti contatteranno a breve. Se hai altre domande, contattaci all'indirizzo info@voka.io.