Endometriose: Classificação, sintomas, diagnóstico, tratamento
A endometriose é uma doença ginecológica crónica em que as glândulas endometriais e o estroma crescem fora da cavidade uterina. Causas, sintomas, diagnóstico e tratamento.
Este artigo é apenas para fins informativos
O conteúdo deste sítio Web, incluindo texto, gráficos e outros materiais, é fornecido apenas para fins informativos. Não se destina a servir de conselho ou orientação. Relativamente ao teu estado de saúde ou tratamento específico, consulta o teu profissional de saúde.
Vulvite é um processo inflamatório dos tecidos da vulva, que geralmente ocorre secundariamente a várias condições vulvares. A doença tende a afetar os pequenos e grandes lábios, clitóris, monte púbico e vestíbulo da vagina.
A vulvite é comum entre meninas pré-menarca e mulheres pós-menopausa. Ambos os grupos apresentam baixos níveis de estrogênio que podem causar o afinamento e ressecamento dos tecidos vulvares. Os tecidos vulvares finos, por sua vez, são mais propensos a lesões e infecções.
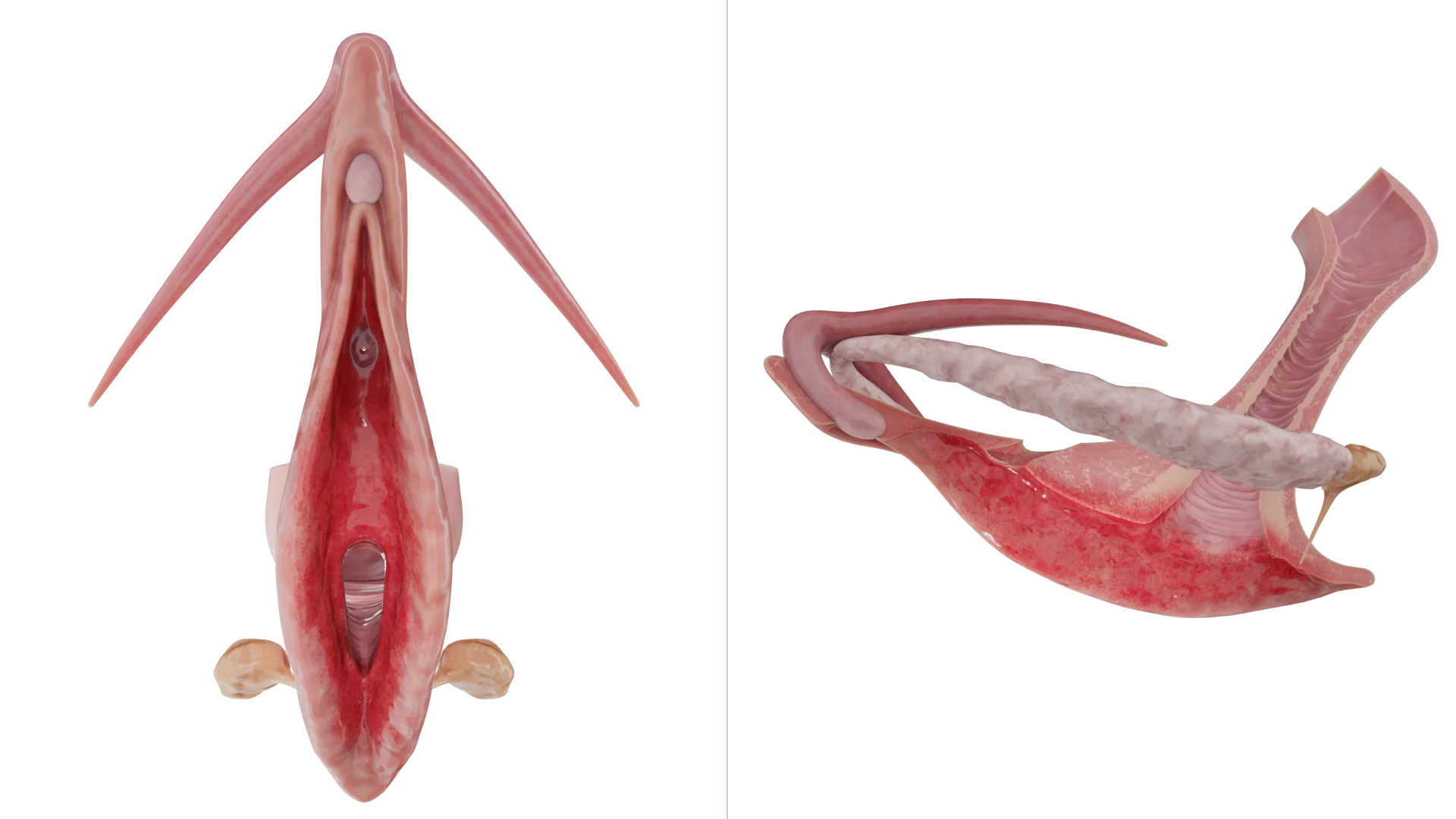

Vale ressaltar que, geralmente, a inflamação não se limita à vulva, mas se espalha ainda mais para a vagina. Tais casos são descritos como vulvovaginite.
Além de uma natureza infecciosa, a vulvite pode se desenvolver como uma condição idiopática. Por exemplo, uma das formas é a vulvite granulomatosa, que se manifesta como edema crônico, indolor dos genitais e mostra sinais histológicos de inflamação granulomatosa.
Uma categoria distinta entre as condições da vulva são as dermatoses vulvares:
Na vulvite, os agentes infecciosos geralmente pertencem à microflora patogênica oportunista. Em aproximadamente 90% dos casos, a vulvite está associada ao fungo Candida albicans. Os demais relatos indicam o envolvimento de E. coli, Staphylococcus epidermidis, Streptococcus do grupo B, Enterobacterales, entre outros. A lista de patógenos bacterianos não se limita às espécies mencionadas acima e pode incluir também Neisseria gonorrhoeae, Trichomonas vaginalis e Chlamydia trachomatis.
O agente viral mais comum é o vírus do herpes simples.
Ocasionalmente, a vulvite pode se desenvolver devido a bactérias que causam tuberculose e difteria. No entanto, tais casos são raros.
Note que infecções só se desenvolvem quando os tecidos vulvares são feridos por um fator específico.
A vulvite pode se desenvolver devido a certas condições quando a integridade da pele e mucosa dos genitais externos é comprometida. Isso inclui:
As pacientes podem não ter queixas específicas, mas apresentar:
Essas lesões podem ter cor de pele normal ou desenvolver tonalidades avermelhada, esbranquiçada, acastanhada ou negra.
Em casos de vulvovaginite, as pacientes podem observar uma secreção anormal com cheiro desagradável.
A inflamação crônica na região vulvar pode induzir o seguinte:
Nesses casos, as pacientes relatam dispareunia (dor durante a relação sexual) e disúria (micção dolorosa ou desconfortável) persistentes.
O líquen escleroso vulvar afeta principalmente os pequenos e grandes lábios, prepúcio do clitóris (capuz do clitóris) e região perianal. Geralmente, a vagina permanece intacta. Cerca de 10% das pacientes apresentam lesões extragenitais.
Durante o exame, os tecidos parecem pálidos e frequentemente atróficos. Variações atípicas podem apresentar hiperqueratose.
Como sintoma patognomônico, também é observada púrpura (ou hematomas, equimoses). A morfologia comprometida dos genitais externos leva à reabsorção dos pequenos lábios e/ou fusão da linha média. Além disso, o capuz do clitóris pode se fundir com um clitóris que de outra forma não esteja afetado. As erosões são comuns; a liquenificação e a hiperqueratose podem ser ocasionalmente observadas. Observe que esses sinais não são típicos de vulvite e podem ser indicativos de neoplasia intraepitelial vulvar.
As alterações podem ser localizadas (geralmente no capuz do clitóris) ou incluir a região perianal e assemelhar-se a uma figura de 8.
Dependendo das manifestações clínicas, o líquen plano vulvar pode ser classificado da seguinte forma:
O líquen simples crônico vulvar está frequentemente associado ao eczema atópico ou psoríase. A coceira contínua leva à liquenificação, significando pele espessa, ligeiramente escamosa, com tom pálido ou terroso. Clinicamente, aparece como inflamação eritematosa com bordas mal definidas; pode apresentar fissuras. A pele parece muito seca (xerose), ligeiramente escamosa e torna-se espessa e liquenificada devido à coceira crônica.
A dermatite de contato irritante geralmente aparece como lesões confluentes, limitada à área que teve contato direto com o elemento irritante.
Ao contrário da forma irritativa, a pele afetada pela dermatite de contato alérgica pode apresentar lesões maculares; as bordas das lesões são menos definidas e cobrem uma superfície maior do que a área de contato com o alérgeno suspeito. Os sinais e sintomas da dermatite de contato alérgica geralmente aparecem de 48 a 72 horas após o alérgeno entrar em contato com a pele previamente sensibilizada. Em casos graves, a pele dos genitais torna-se extremamente inflamada e edematosa; às vezes, pode desenvolver crostas, bolhas e erosões.
A dermatite seborreica geralmente se manifesta como manchas ligeiramente rosadas, brilhantes e mal delineadas com uma escama fina esbranquiçada. As alterações na pele podem afetar a região púbica, os sulcos inguinais, a região anal e a vulva. A liquenificação também é típica da condição. As áreas afetadas geralmente apresentam escoriações e pode-se observar a queda de pelos pubianos.
A psoríase vulvar gera placas eritematosas claramente definidas e de cor viva que aparecem simétricas e são encontradas nos grandes lábios. As lesões podem se espalhar para os sulcos inguinais e a pele perianal. Podem ser observadas fissuras, enquanto a descamação é rara. Outras regiões do corpo, como o couro cabeludo, o umbigo, ou as unhas, também tendem a ser afetadas.
As manifestações clínicas de uma lesão intraepitelial escamosa (anteriormente denominada neoplasia intraepitelial vulvar) podem variar. A condição pode gerar placas brancas ou eritematosas, pigmentadas, frequentemente semelhantes a verrugas. Lesões multifocais muitas vezes são resistentes ao tratamento. As lesões podem ser hiperqueratóticas, erosivas ou ulceradas. Elas são comumente encontradas ao redor do clitóris, pequenos lábios e introito vaginal, bem como na superfície interna dos grandes lábios. A área perianal e o períneo raramente são afetados.
A dermatose vulvar é tratada localmente com glucocorticosteroides.
| Condição | Tratamento | Opções |
|---|---|---|
| Líquen escleroso vulvar | Clobetasol propionato |
Furoato de mometasona |
| Líquen plano vulvar | Clobetasol propionato Vaginalmente: clobetasol propionato ou prednisolona como supositório |
Localmente: inibidores de calcineurina (sob supervisão dermatológica) |
| Eczema vulvar, eczema atópico, dermatite de contato, dermatite seborreica |
Emolientes e substitutos de sabão. Condições leves e moderadas podem ser tratadas com esteroides tópicos uma vez ao dia. Agentes irritantes devem ser evitados |
Em casos de inflamação grave ou liquenificação, clobetasol propionato pode ser usado. Sedativos. Anti-histamínicos |
| Psoríase vulvar | Esteroides tópicos | Análogos da vitamina D. Géis e pomadas de alcatrão de hulha |
1. O que é vulvite e quais são suas causas?
2. Quais são as manifestações clínicas típicas e os sintomas da vulvite?
3. O que é candidíase vaginal e como é tratada?
4. Como a vulvite pode ser contraída? Ela é transmissível para parceiros sexuais?
5. Quanto tempo dura o tratamento da vulvite? Ela pode se resolver sozinha?
6. Como a vulvite manifesta-se em crianças?
7. O que distingue a vulvite da candidíase vaginal?
8. A vulvite pode ser tratada durante a gravidez?
9. Como a vulvite se apresenta em grávidas?
Referências
1.
VOKA 3D Anatomy & Pathology – Complete Anatomy and Pathology 3D Atlas [VOKA 3D Anatomia & Patologia – Atlas 3D completo de anatomia e patologia] [Internet]. VOKA 3D Anatomy & Pathology [VOKA 3D Anatomia & Patologia].
Disponível em: https://catalog.voka.io/
2.
Workowski KA, Bachmann LH, Chan PA, Johnston CM, Muzny CA, Park I, Reno H, Zenilman JM, Bolan GA. Sexually Transmitted Infections Treatment Guidelines, 2021. MMWR Recommendations and Reports [Internet]. 2021 Jul 22;70(4):1–187.
Disponível em: https://doi.org/10.15585/mmwr.rr7004a1
3.
Denning DW, Kneale M, Sobel JD, Rautemaa-Richardson R. Global guideline for the diagnosis and management of vulvovaginal candidiasis. Mycoses [Internet]. 2023.
Disponível em: https://doi.org/10.1111/myc.13574
4.
Gonçalves B, Ferreira C, Alves CT, Henriques M, Azeredo J, Silva S. Vulvovaginal candidiasis: Epidemiology, microbiology and risk factors. Crit Rev Microbiol. 2022;48(2):195-214.
5.
Pappas PG, Kauffman CA, Andes DR, Clancy CJ, Marr KA, Ostrosky-Zeichner L, et al. Clinical practice guideline for the management of candidiasis: 2023 update by the Infectious Diseases Society of America [Diretriz prática clínica para o manejo da candidíase: atualização de 2023 pela Infectious Diseases Society of America (Sociedade Americana de Doenças Infecciosas)]. Clin Infect Dis [Internet]. 2023.
Disponível em: https://doi.org/10.1093/cid/ciac803
6.
Sobel JD, Mitchell C, Nyirjesy P, Foxman B. Treatment of vulvovaginal candidiasis: Executive summary of the 2023 clinical practice guideline. Obstet Gynecol [Internet]. 2023.
Disponível em: https://doi.org/10.1097/AOG.0000000000005154
7.
Vieira-Baptista P, Pérez-López FR, López-Baena MT, Stockdale CK, Preti M, Bornstein J. Risk of development of vulvar cancer in women with lichen sclerosus or Lichen planus: a systematic review. Journal of Lower Genital Tract Disease [Internet]. 2022 Mar 11;26(3):250–257.
Disponível em: https://doi.org/10.1097/lgt.0000000000000673
8.
Organização Mundial de Saúde. WHO guideline for the treatment of vaginal discharge [Diretriz da OMS para o tratamento de corrimento vaginal]. Geneva: WHO Press; 2023.
9.
Mitchell C. Vaginitis: Diagnosis and treatment beyond bacterial vaginosis and candidiasis. JAMA. 2023;329(10):821-832.
10.
Nyirjesy P. Chronic vaginitis: Differential diagnosis and management. Clin Obstet Gynecol [Internet]. 2022.
Disponível em: https://doi.org/10.1097/GRF.0000000000000721
11.
Muzny CA. Aerobic vaginitis: An underdiagnosed cause of vaginal discharge [Vaginite aeróbica: uma causa subdiagnosticada de corrimento vaginal]. Clin Microbiol Rev. 2023;36(1):e00086-22.
12.
Pereyre S, Caméléna F, Hénin N, Berçot B, Bébéar C. Clinical performance of four multiplex real-time PCR kits detecting urogenital and sexually transmitted pathogens. Clinical Microbiology and Infection [Internet]. 2021 Oct 4;28(5):733.e7-733.e13.
Disponível em: https://doi.org/10.1016/j.cmi.2021.09.028
13.
Taylor SN. Mycoplasma genitalium: Emerging pathogen in non-gonococcal urethritis and cervicitis. J Clin Microbiol. 2023;61(4):e01888-22.
14.
Chanprapaph K, Seree-Aphinan C, Rattanakaemakorn P, Pomsoong C, Ratanapokasatit Y, Setthaudom C, et al. A real-world prospective cohort study of immunogenicity and reactogenicity of ChAdOx1-S[recombinant] among patients with immune-mediated dermatological diseases. Br J Dermatol [Internet]. 2023.
Disponível em: https://doi.org/10.1093/bjd/ljac001
15.
Wang CC, Rush SK, Uppal S, Rice LW, Spencer RJ. Trends in public- and industry-funded uterine cancer clinical trials and disability-adjusted life years from 2007 to 2019. American Journal of Obstetrics and Gynecology [Internet]. 2022 Jun 17;227(4):666–668.
Disponível em: https://doi.org/10.1016/j.ajog.2022.06.016
16.
Gaydos CA. Molecular testing for vaginitis: Current status and future directions [Testes moleculares para vaginite: estado atual e direções futuras]. J Clin Microbiol. 2023;61(3):e01644-22.
17.
Campbell JR, Chan ED, Falzon D, Trajman A, Keshavjee S, Leung CC, et al. Low body mass index at treatment initiation and Rifampicin-Resistant tuberculosis treatment outcomes: an Individual Participant Data Meta-Analysis. Clin Infect Dis [Internet]. 2022.
Disponível em: https://doi.org/10.1093/cid/ciac315
18.
International Union against Sexually Transmitted Infections, World Health Organization. European guidelines for the management of vaginal discharge [Diretrizes europeias para o manejo do corrimento vaginal]. Int J STD AIDS. 2023;34(3):135-148.
19.
Ambroggio L, Cotter J, Hall M, Shapiro DJ, Lipsett SC, Hersh AL, et al. Management of Pediatric Pneumonia: A Decade after the Pediatric Infectious Diseases Society and Infectious Diseases Society of America Guideline. Clin Infect Dis [Internet]. 2023.
Disponível em: https://doi.org/10.1093/cid/ciad385
Resume o artigo com IA
Escolhe o teu assistente de IA preferido:
Link copiado com sucesso para a área de transferência
Obrigado!
A tua mensagem foi enviada!
Os nossos especialistas entrarão em contacto contigo em breve. Se tiveres mais perguntas, contacta-nos através de info@voka.io