Endométriose : classification, symptômes, diagnostic, traitement
L’endométriose est une maladie gynécologique chronique caractérisée par la croissance de tissu endométrial en dehors de la cavité utérine. Causes, symptômes, diagnostic et traitement.
Spécialités
AnesthésiologieAngiologieCardiologieDermatologieEndokrinologieGastroentérologieGynécologieHématologieHépatologieHistologieMaladies infectieusesNeurologieObstétriqueOdontologieOncologieOphtalmologieOrthopédieOto-rhino-laryngologiePédiatriePhysiologiePneumologieTraumatologieUrologieCet article est uniquement destiné à des fins d'information
Le contenu de ce site web, y compris les textes, les graphiques et autres matériels, est fourni à titre d'information uniquement. Il ne s'agit pas d'un avis ou d'un conseil. En ce qui concerne votre état de santé ou votre traitement spécifique, veuillez consulter votre fournisseur de soins de santé.
La vulvite est une inflammation des tissus vulvaires survenant généralement suite à diverses conditions vulvaires. La maladie tend à affecter les petites et grandes lèvres, le clitoris, le mont de Vénus et le vestibule du vagin.
La vulvite est commune chez les jeunes filles préménarches et chez les femmes postménopausées. Les deux groupes présentent de faibles niveaux d’œstrogènes pouvant entraîner un amincissement et une sécheresse des tissus vulvaires. Les tissus vulvaires amincis sont, à leur tour, plus sujets aux blessures et aux infections.
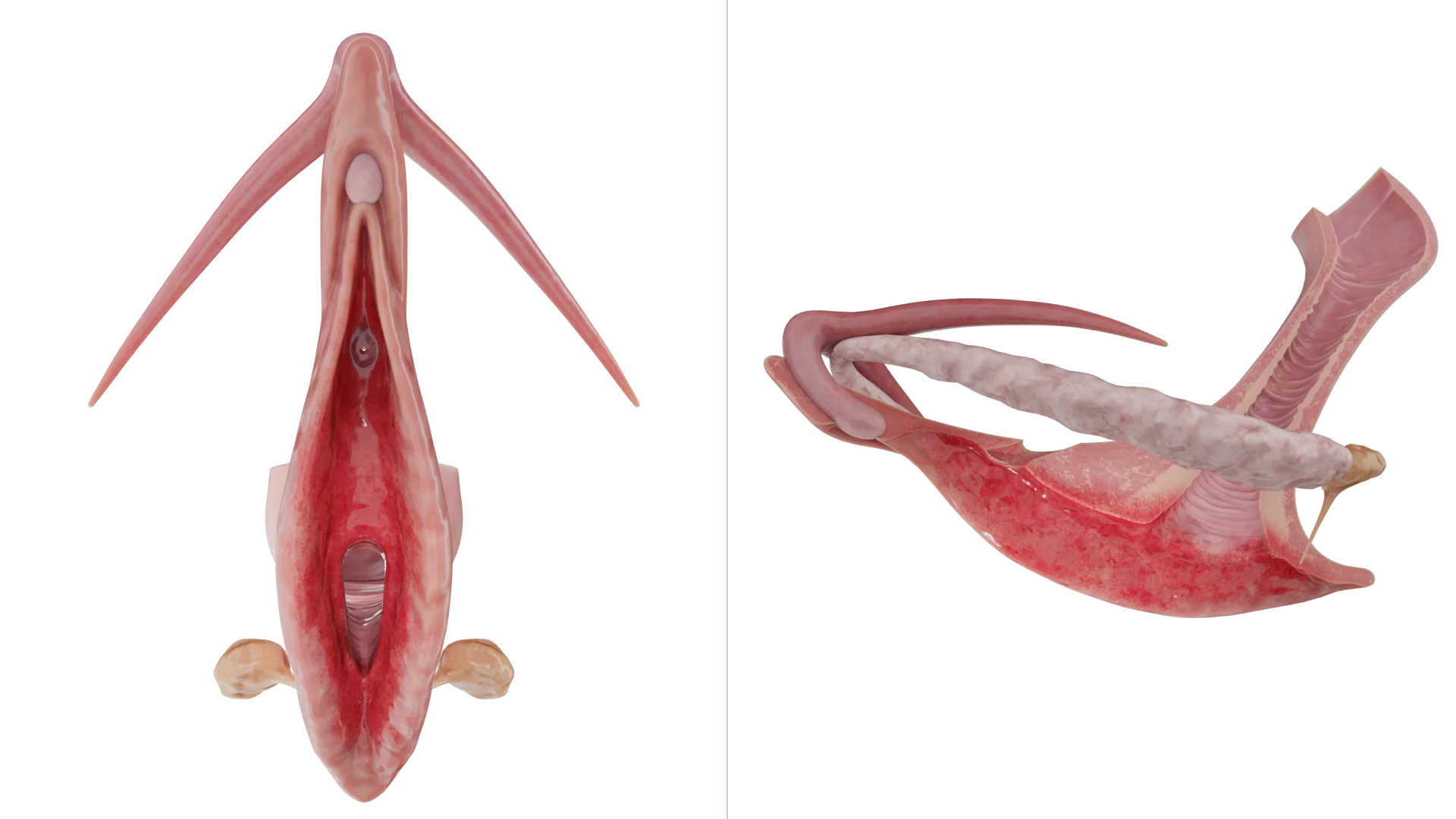

Notez que, généralement, l’inflammation ne se limite pas à la vulve mais s’étend davantage au vagin ; de tels cas sont décrits comme des vulvovaginites.
Outre une nature infectieuse, la vulvite peut se développer comme une affection idiopathique. Par exemple, l’une des formes est la vulvite granulomateuse, qui se manifeste par un œdème chronique et indolore des organes génitaux et qui montre des signes histologiques d’inflammation granulomateuse.
Une autre catégorie distincte parmi les affections vulvaires est celle des dermatoses vulvaires :
Dans la vulvite, les agents infectieux appartiennent généralement à la microflore pathogène opportuniste. Dans environ 90 % des cas, la vulvite est associée à Candida albicans. Les autres rapports indiquent l’implication de E. coli, Staphylococcus epidermidis, streptocoques du groupe B, entérobactéries, etc. La liste des agents bactériens n’est pas limitée aux espèces mentionnées ci-dessus et peut également inclure Neisseria gonorrhoeae, Trichomonas vaginalis et Chlamydia trachomatis.
L’agent viral le plus commun est le virus de l’herpès simplex.
Parfois, la vulvite peut se développer à cause des bactéries responsables de la tuberculose et de la diphtérie. Cependant, de tels cas sont rares.
Notez que les infections ne se développent que lorsque les tissus vulvaires sont blessés par un facteur spécifique.
La vulvite peut se développer en raison de certaines conditions lorsque l’intégrité de la peau et des muqueuses des organes génitaux externes est compromise. Celles-ci incluent :
Les patientes peuvent ne pas avoir de plaintes spécifiques mais ressentir :
Ces lésions peuvent être de couleur normale ou développer des teintes rougeâtres, blanchâtres, brunâtres ou noirâtres.
Dans les cas de vulvovaginite, les patientes peuvent également observer des écoulements anormaux à odeur désagréable.
L’inflammation chronique dans la région vulvaire peut induire :
Dans ces cas, les patientes rapportent une dyspareunie persistante (rapports sexuels douloureux) et une dysurie (miction douloureuse ou inconfortable).
Le lichen scléreux vulvaire affecte principalement les petites et grandes lèvres, le prépuce du clitoris (capuchon clitoridien) et la région périanale. Généralement, le vagin reste intact. Environ 10 % des patientes présentent des lésions extragénitales.
Lors de l’examen, les tissus apparaissent pâles et souvent atrophiques. Les variations atypiques peuvent se présenter avec une hyperkératose.
Comme symptôme pathognomonique, on observe également un purpura (ou ecchymose, hématome). La morphologie compromise des organes génitaux externes conduit à la résorption des petites lèvres et/ou à la fusion de la ligne médiane. De plus, le capuchon clitoridien peut fusionner avec un clitoris par ailleurs non affecté. Les érosions sont fréquentes ; une lichénification et une hyperkératose peuvent être observées occasionnellement. Notez que ces signes ne sont pas typiques de la vulvite et peuvent être indicatifs de néoplasie intraépithéliale vulvaire.
Les changements peuvent être localisés (généralement sur le capuchon du clitoris) ou inclure la région périanale et ressembler à un chiffre 8.
Selon les manifestations cliniques, le lichen plan vulvaire peut être classé comme suit :
Le lichen simplex chronique vulvaire est fréquemment associé à l’eczéma atopique ou au psoriasis. Le grattage continu conduit à une lichénification, ce qui signifie une peau épaissie, légèrement squameuse, ayant une teinte pâle ou terreuse. Cliniquement, cela apparaît comme une inflammation érythémateuse aux bords mal définis ; elle peut se présenter avec des fissures. La peau apparaît très sèche (xérose), légèrement squameuse, et devient épaissie et lichénifiée en raison de grattages chroniques.
La dermatite irritative de contact apparaît généralement sous forme de lésions coalescentes et se limite à la zone ayant été en contact direct avec l’irritant.
Contrairement à la forme irritative, la peau affectée par la dermatite allergique de contact peut présenter des lésions maculeuses ; les bords des lésions sont moins définis et couvrent une surface plus large que la zone de contact avec l’allergène suspecté. Les signes et symptômes de la dermatite allergique de contact apparaissent généralement 48-72 heures après le contact de l’allergène avec la peau précédemment sensibilisée. Dans les cas sévères, la peau des parties génitales devient extrêmement enflammée et œdémateuse ; des suintements, cloques et érosions peuvent parfois se développer.
La dermatite séborrhéique se manifeste généralement par des plaques légèrement roses, brillantes et mal délimitées, avec une fine desquamation blanchâtre. Les altérations cutanées peuvent affecter la région pubienne, les plis inguinaux, la région anale et la vulve. La lichénification est également typique de cette affection. Les zones affectées présentent souvent des excoriations et une perte des poils pubiens peut être observée.
Le psoriasis vulvaire génère des plaques érythémateuses bien définies et de couleur vive qui apparaissent symétriques sur les grandes lèvres. Les lésions peuvent s’étendre aux plis inguinaux et à la peau périanale. On peut observer des fissures, tandis que les desquamations sont rares. D’autres régions corporelles, telles que le cuir chevelu, l’ombilic ou les ongles, ont également tendance à être impliquées.
Les manifestations cliniques d’une lésion malpighienne intraépithéliale (anciennement appelée néoplasie vulvaire intraépithéliale) peuvent varier. L’affection peut engendrer des plaques blanches ou érythémateuses, pigmentées, souvent de type verruqueux. Les lésions multifocales sont souvent non réactives au traitement. Les lésions peuvent être hyperkératosiques, érosives ou ulcérées. Elles se trouvent généralement autour du clitoris, des petites lèvres et de l’ouverture vaginale, ainsi que sur la face interne des grandes lèvres. La zone périanale et le périnée sont rarement affectés.
Les dermatoses vulvaires sont traitées localement avec des glucocorticostéroïdes.
| Affection | Traitement | Options |
|---|---|---|
| Lichen scléreux vulvaire | Clobétasol propionate |
Furoate de mométasone |
| Lichen plan vulvaire | Clobétasol propionate Par voie vaginale : clobétasol propionate ou prednisolone comme un suppositoire |
Localement : inhibiteurs de la calcineurine (sous surveillance dermatologique) |
| Eczéma vulvaire , eczéma atopique, dermatite de contact, dermatite séborrhéique |
Émollients et substituts de savon. Les affections légères et modérées peuvent être traitées avec des stéroïdes topiques une fois par jour. Les irritants doivent être évités |
En cas d’inflammation sévère ou de lichénification, clobétasol propionate peut être utilisé. Sédatifs. Antihistaminiques |
| Psoriasis vulvaire | Stéroïdes topiques | Analogues de la vitamine D. Gels et pommades à base de goudron de houille |
1. Qu’est-ce que la vulvite et quelles en sont les causes ?
2. Quelles sont les manifestations cliniques typiques et les symptômes de la vulvite ?
3. Qu’est-ce que la vulvite candidosique et comment est-elle traitée ?
4. Comment peut-on contracter la vulvite et est-elle transmissible aux hommes ?
5. Combien de temps dure le traitement de la vulvite, et peut-elle disparaître d’elle-même ?
6. Comment la vulvite se manifeste-t-elle chez les enfants ?
7. Qu’est-ce qui distingue la vulvite du « muguet » ?
8. La vulvite peut-elle être traitée pendant la grossesse ?
9. Comment la vulvite se manifeste-t-elle chez les femmes enceintes ?
Références
1.
VOKA 3D Anatomy & Pathology – Complete Anatomy and Pathology 3D Atlas [Internet] (VOKA 3D Anatomie et Pathologie – Atlas 3D complet d’anatomie et de pathologie [Internet]). VOKA 3D Anatomy & Pathology (VOKA 3D Anatomie et Pathologie).
Disponible à l’adresse : https://catalog.voka.io/
2.
Workowski KA, Bachmann LH, Chan PA, Johnston CM, Muzny CA, Park I, Reno H, Zenilman JM, Bolan GA. Sexually Transmitted Infections Treatment Guidelines, 2021. MMWR Recommendations and Reports [Internet]. 2021 Jul 22;70(4):1–187.
Disponible à l’adresse : https://doi.org/10.15585/mmwr.rr7004a1
3.
Denning DW, Kneale M, Sobel JD, Rautemaa-Richardson R. Global guideline for the diagnosis and management of vulvovaginal candidiasis. Mycoses [Internet]. 2023.
Disponible à l’adresse : https://doi.org/10.1111/myc.13574
4.
Gonçalves B, Ferreira C, Alves CT, Henriques M, Azeredo J, Silva S. Vulvovaginal candidiasis: Epidemiology, microbiology and risk factors. Crit Rev Microbiol. 2022;48(2):195-214.
5.
Pappas PG, Kauffman CA, Andes DR, Clancy CJ, Marr KA, Ostrosky-Zeichner L, et al. Clinical practice guideline for the management of candidiasis (Recommandation de pratique clinique pour la gestion de la candidose) : mise à jour 2023 par l’Infectious Diseases Society of America. Clin Infect Dis [Internet]. 2023.
Disponible à l’adresse : https://doi.org/10.1093/cid/ciac803
6.
Sobel JD, Mitchell C, Nyirjesy P, Foxman B. Treatment of vulvovaginal candidiasis: Executive summary of the 2023 clinical practice guideline. Obstet Gynecol [Internet]. 2023.
Disponible à l’adresse : https://doi.org/10.1097/AOG.0000000000005154
7.
Vieira-Baptista P, Pérez-López FR, López-Baena MT, Stockdale CK, Preti M, Bornstein J. Risk of development of vulvar cancer in women with lichen sclerosus or Lichen planus: a systematic review. Journal of Lower Genital Tract Disease [Internet]. 2022 Mar 11;26(3):250–257.
Disponible à l’adresse : https://doi.org/10.1097/lgt.0000000000000673
8.
Organisation mondiale de la santé. WHO guideline for the treatment of vaginal discharge (Directive de l’OMS pour le traitement des pertes vaginales). Geneva: WHO Press; 2023.
9.
Mitchell C. Vaginitis: Diagnosis and treatment beyond bacterial vaginosis and candidiasis. JAMA. 2023;329(10):821-832.
10.
Nyirjesy P. Chronic vaginitis: Differential diagnosis and management. Clin Obstet Gynecol [Internet]. 2022.
Disponible à l’adresse : https://doi.org/10.1097/GRF.0000000000000721
11.
Muzny CA. Aerobic vaginitis: An underdiagnosed cause of vaginal discharge (Vaginite aérobie : une cause sous-diagnostiquée des pertes vaginales). Clin Microbiol Rev. 2023;36(1):e00086-22.
12.
Pereyre S, Caméléna F, Hénin N, Berçot B, Bébéar C. Clinical performance of four multiplex real-time PCR kits detecting urogenital and sexually transmitted pathogens. Clinical Microbiology and Infection [Internet]. 2021 Oct 4;28(5):733.e7-733.e13.
Disponible à l’adresse : https://doi.org/10.1016/j.cmi.2021.09.028
13.
Taylor SN. Mycoplasma genitalium: Emerging pathogen in non-gonococcal urethritis and cervicitis. J Clin Microbiol. 2023;61(4):e01888-22.
14.
Chanprapaph K, Seree-Aphinan C, Rattanakaemakorn P, Pomsoong C, Ratanapokasatit Y, Setthaudom C, et al. A real-world prospective cohort study of immunogenicity and reactogenicity of ChAdOx1-S[recombinant] among patients with immune-mediated dermatological diseases. Br J Dermatol [Internet]. 2023.
Disponible à l’adresse : https://doi.org/10.1093/bjd/ljac001
15.
Wang CC, Rush SK, Uppal S, Rice LW, Spencer RJ. Trends in public- and industry-funded uterine cancer clinical trials and disability-adjusted life years from 2007 to 2019. American Journal of Obstetrics and Gynecology [Internet]. 2022 Jun 17;227(4):666–668.
Disponible à l’adresse : https://doi.org/10.1016/j.ajog.2022.06.016
16.
Gaydos CA. Molecular testing for vaginitis: Current status and future directions (Test moléculaire pour la vaginite : état actuel et orientations futures). J Clin Microbiol. 2023;61(3):e01644-22.
17.
Campbell JR, Chan ED, Falzon D, Trajman A, Keshavjee S, Leung CC, et al. Low body mass index at treatment initiation and Rifampicin-Resistant tuberculosis treatment outcomes: an Individual Participant Data Meta-Analysis. Clin Infect Dis [Internet]. 2022.
Disponible à l’adresse : https://doi.org/10.1093/cid/ciac315
18.
International Union against Sexually Transmitted Infections, World Health Organization. European guidelines for the management of vaginal discharge (Directives européennes pour la gestion des pertes vaginales). Int J STD AIDS. 2023;34(3):135-148.
19.
Ambroggio L, Cotter J, Hall M, Shapiro DJ, Lipsett SC, Hersh AL, et al. Management of Pediatric Pneumonia: A Decade after the Pediatric Infectious Diseases Society and Infectious Diseases Society of America Guideline. Clin Infect Dis [Internet]. 2023.
Disponible à l’adresse : https://doi.org/10.1093/cid/ciad385
Résumer un article avec l'IA
Choisissez votre assistant IA préféré :
Lien copié avec succès dans le presse-papiers
Merci de votre attention !
Votre message est envoyé !
Nos experts vous contacteront dans les plus brefs délais. Si vous avez d'autres questions, n'hésitez pas à nous contacter à l'adresse suivante : info@voka.io