Apikaler Abszess: Ursachen und Therapie
Der apikale Abszess ist eine eitrige Entzündung des periapikalen Gewebes als Reaktion auf einen massiven Austritt virulenter Bakterien aus dem Wurzelkanalsystem eines Zahns.
Ätiologie
Akute apikale Abszesse können in erster Linie auf dem Boden einer akuten apikalen Parodontitis oder als Folge einer Exazerbation einer chronischen Entzündung im periapikalen Bereich entstehen.
Der ätiologische Faktor ist die Invasion der pyogenen Mikroflora aus den Zahnwurzelkanälen in das entzündete periapikale Gewebe (extraradikuläre Infektion). Die Mikroflora des apikalen Abszesses ist gemischt und besteht vor allem aus gramnegativen anaeroben Stäbchen und Peptostreptokokken.
Die überwiegenden Effektorzellen in einem akuten apikalen Abszess sind polymorphkernige neutrophile Leukozyten. Nach der phagozytischen Aktivität dieser Zellen und ihrem Absterben entstehen viele gewebeschädigende Elemente (Hydrolasen und Sauerstoffradikale). Die Makrophagen können die Zellreinigung und -wiederherstellung nicht mehr bewältigen. Es kommt zur Zerstörung der Wurzelhaut und des Knochens im Bereich der Zahnwurzelspitze.
Der Knochenabbau wird durch aktivierte Osteoklasten verursacht, und die Resorption geht mit der Aufnahme durch Immunzellen einher. Außerdem kann eine direkte Invasion von Mikroorganismen aus den Wurzelkanälen auftreten, die allmählich zur Gewebezerstörung führt.
Chronische apikale Abszesse sind durch einen lang anhaltenden eitrigen Entzündungsprozess gekennzeichnet, wobei der Eiter durch einen Fistelgang abfließt. Der Entzündungsprozess perforiert die Spongiosa und eine der kortikalen Lamellen und schafft einen ableitenden Fistelgang, durch den der entstehende Eiter ständig abfließt.
Ausgang des Prozesses:
- Heilung bei Beseitigung der Infektion im Wurzelkanalsystem (Entfernung der abgestorbenen Pulpa und Drainage des Abszesses).
- Chronifizierung des Prozesses und Bildung eines ableitenden Fistelganges.
- Zerstörung der kortikalen Lamelle oberhalb des Abszesses, Eindringen von eitrigem Exsudat unter die Knochenhaut des Kiefers und Bildung einer eitrigen odontogenen Periostitis des Kiefers.
- Ausbreitung der eitrigen Entzündung über die Faszienräume der Kopf- und Halsregion.
Klassifikation
- Akuter apikaler Abszess.
- Chronischer apikaler Abszess, mit der Verbindung (Fistel) mit der Mundhöhle.
- Chronischer apikaler Abszess, mit der Verbindung mit der Nasenhöhle.
- Chronischer apikaler Abszess, mit der Verbindung mit der Kieferhöhle.
- Chronischer apikaler Abszess, mit der Verbindung mit der Haut.
Anatomie
Je nach ätiologischem Faktor kann der betroffene Zahn folgende Merkmale aufweisen:
- Eine tiefe kariöse Kavität, die in die Zahnpulpa eindringt.
- Zahnrestaurationen, die dem Pulpagewebe anliegen, können Anzeichen der Undichtigkeit aufweisen (Defekte, Risse in der Restauration, Randpigmentierung, Sekundärkaries).
- Traumaanzeichen (Risse, Absplitterungen im Dentin, Freilegung der Pulpa).
Die Zahnpulpa ist nekrotisch, gelblich-grau oder grau-schwarz gefärbt.
Bei akuten apikalen Abszessen ist im Bereich der Zahnwurzelspitze ein Zerstörungsherd der Wurzelhaut und des Alveolarknochens erkennbar, der mit eitrigem Exsudat gefüllt und von fibrovaskulärem Granulationsgewebe umgeben ist.
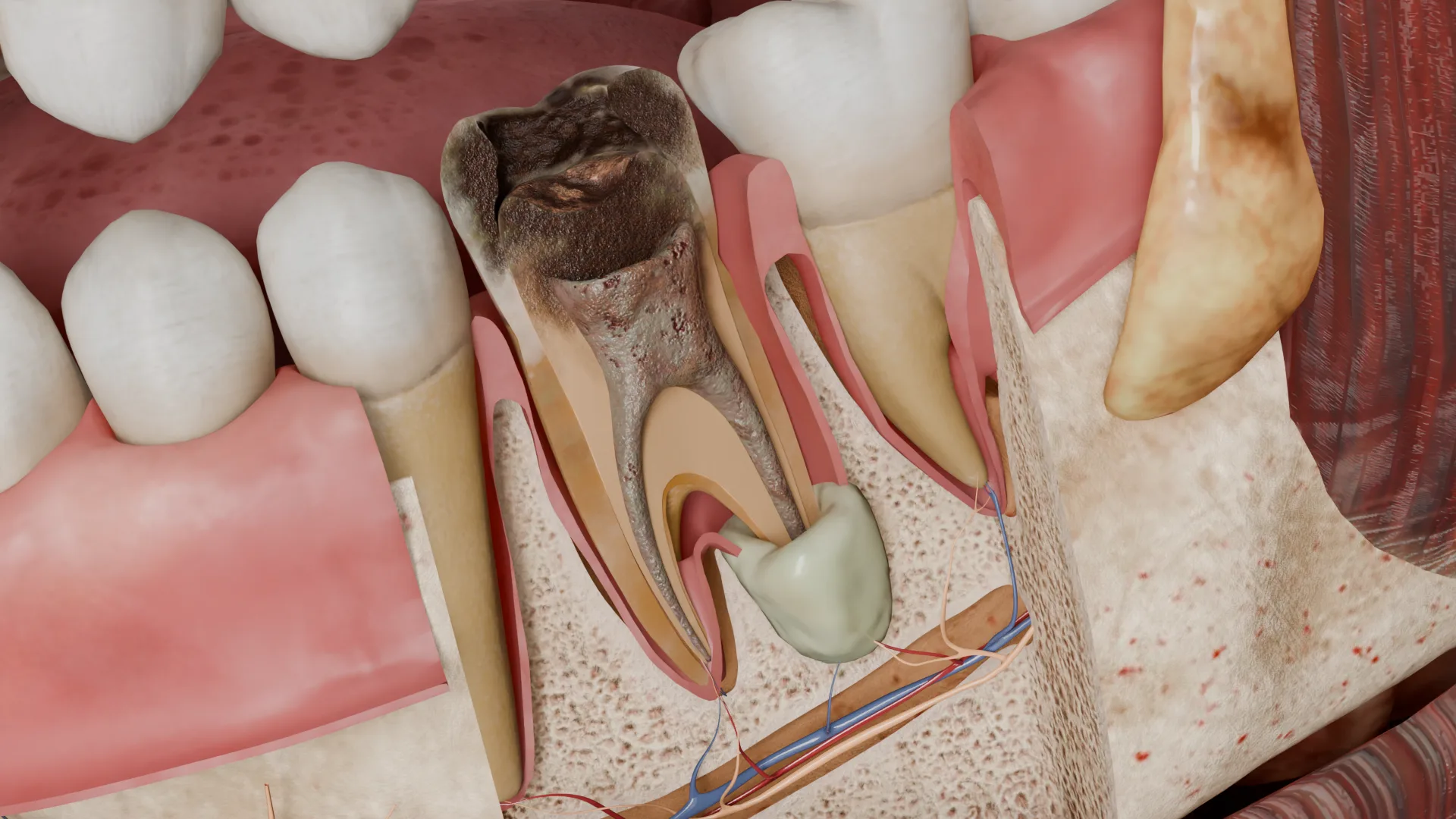
Bei chronischen apikalen Abszessen kommt es zum Durchbohren der Spongiosa, der Kompakta, der Schleimhaut oder der Haut und zur Bildung eines Fistelgangs. Die Öffnung des Fistelgangs ist eine konvex gerundete Weichteilmasse mit einem Loch in der Mitte, aus dem eitriges Exsudat austritt. Ein Fistelgang kann sich sowohl in der Nähe des Infektionsherdes als auch entfernt davon öffnen: vestibulär oder lingual an der Schleimhaut des Alveolarfortsatzes oder am befestigten Zahnfleisch. Manchmal kann der Fistelgang entlang der Zahnwurzel verlaufen und in die Zahnfleischfurche oder den Furkationsbereich münden.
In solch einem Fall entsteht eine tiefe, schmale Pseudotasche, die sich als Parodontaltasche oder Symptom einer vertikalen Wurzelfraktur maskiert. Außerdem kann sich die Fistelgangöffnung in die Nasen- oder Kieferhöhle, an der Gesichts- oder Halshaut öffnen.
Von innen kann der Fistelgang ganz oder teilweise von Epithel ausgekleidet sein, das von entzündetem Bindegewebe umgeben ist.
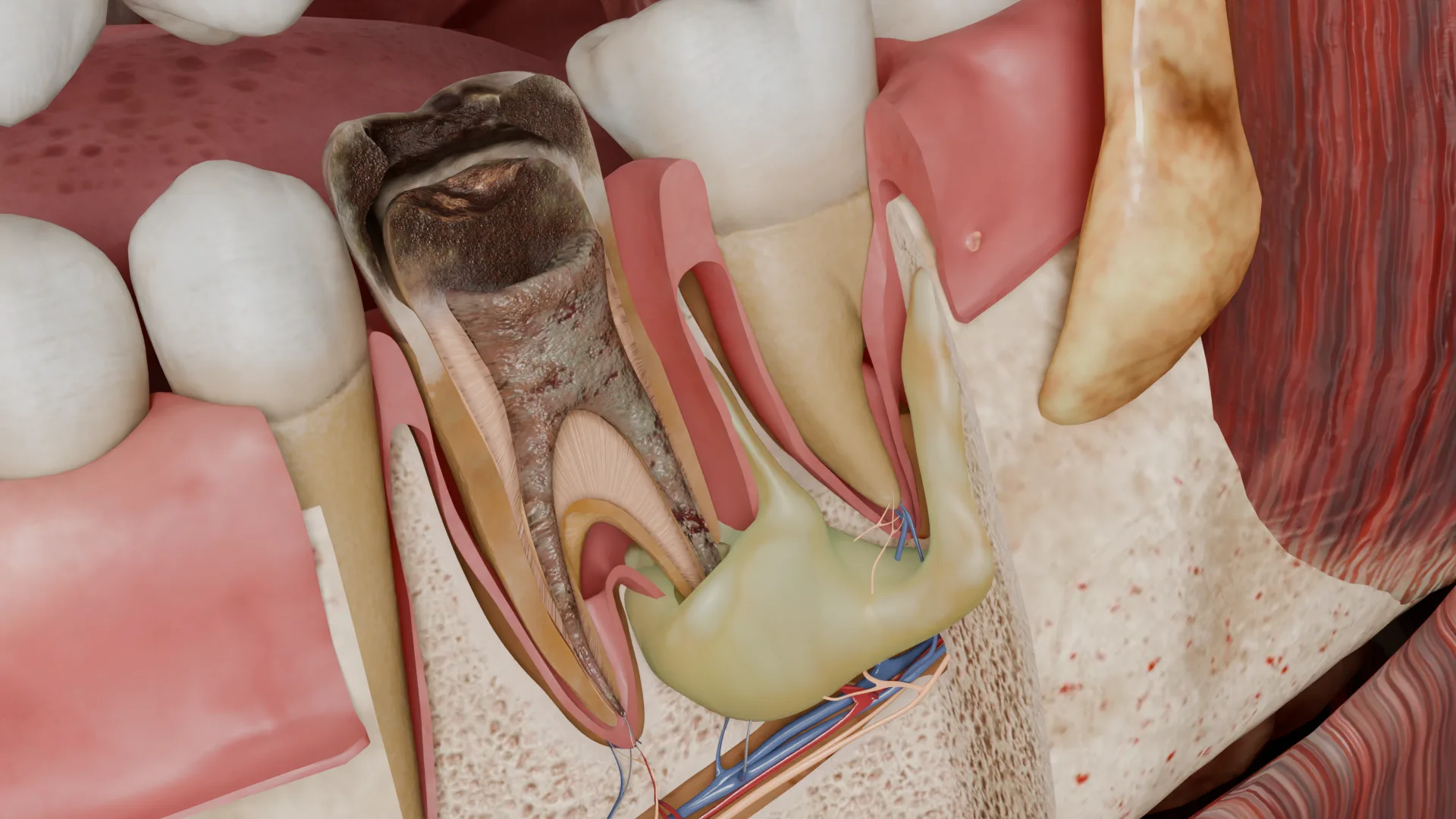
Diagnostik
- Erhebung von Beschwerden und Anamnese.
- Klinische Untersuchungsmethoden: visuelle Inspektion, Perkussion, Palpation der Umschlagfalte, parodontale Sondierung, Bestimmung der Zahnbeweglichkeit.
- Thermischer Test, elektrischer Pulpatest.
- Röntgenografie (intraorale Kontaktradiografie, Radiovisiografie, Orthopantomografie, Kegelstrahl-Computertomografie): kariöse Kavität, Restauration oder traumatischer Defekt, die in die Pulpakammer eindringen, Aufhellung im Bereich der Wurzelspitze (ein abgerundeter oder unregelmäßig geformter Herd der Knochenzerstörung). Zweidimensionale Röntgenbilder können nur eine Erweiterung des Wurzelhautraums ohne Aufhellung um die Wurzelspitze aufweisen, wenn der Prozess nur die Spongiosa ohne Mitbeteiligung der kortikalen Lamelle betrifft.
- Röntgenuntersuchung des Fistelgangverlaufs: Ein Guttapercha-Stift wird in den Fistelgang eingebracht, bis ein Widerstand verspürt wird, dann wird die intraorale Kontaktradiografie durchgeführt. Durch die Verfolgung des Verlaufs des Guttapercha-Stifts kann die Quelle des Fistelgangs festgestellt werden.
Symptome
Akuter apikaler Abszess
Der Patient klagt über lokalisierte Schmerzen im Bereich eines Zahns von mittlerer oder starker Intensität, die sich beim Aufbeißen auf den betroffenen Zahn verstärken, über das Druckgefühl oder das Gefühl eines „verlängerten“ Zahns. Visuell lassen sich im Zahn eine tiefe kariöse Kavität, eine Restauration oder ein traumatischer Defekt erkennen, die in die Pulpakammer eindringen. Die Perkussion des Zahns ist ausgesprochen schmerzhaft, die Palpation der Umschlagfalte kann ebenfalls schmerzhaft sein. Bei Mitbeteiligung der kortikalen Lamelle können Ödem und Hyperämie der Schleimhaut in diesem Bereich auftreten. Die parodontale Sondierungstiefe ist regelrecht (1–3 mm). Es kann die Zahnbeweglichkeit festgestellt werden. Es besteht keine Reaktion auf thermische und elektrische Reize. Darüber hinaus kann es systemische Symptome des Infektionsprozesses geben: Erhöhung der Körpertemperatur, Vergrößerung der submandibulären und submentalen Lymphknoten, Leukozytose.
Chronischer apikaler Abszess
Bei chronischen apikalen Abszessen kann es sein, dass der Patient keine Beschwerden hat oder dass er das Vorhandensein einer Masse oder einer lokalisierten Schwellung am Zahnfleisch angibt.
Visuell lassen sich im Zahn eine tiefe kariöse Kavität, eine Restauration oder ein traumatischer Defekt erkennen, die in die Pulpakammer eindringen. Die Perkussion des Zahns ist in der Regel schmerzfrei oder leicht schmerzhaft. Die Palpation der Umschlagfalte ist schmerzfrei. An der Schleimhaut oder der Haut ist die Öffnung des Fistelgangs erkennbar, aus dem eitriges Exsudat austritt. Bei einer Fistelgangobstruktion kann sich ein lokales Weichteilödem bilden.
Therapie des apikalen Abszesses
Der Zahn wird endodontisch behandelt: Entfernung der abgestorbenen Pulpa oder des alten Füllungsmaterials aus den Wurzelkanälen, mechanische Aufbereitung und Spülung der Wurzelkanäle. Bei Vorliegen von Exsudat in den Wurzelkanälen und des Fistelgangs wird die Verwendung von temporären intrakanalären Einlagen empfohlen. Die Drainage des eitrigen Exsudats erfolgt über die Wurzelkanäle oder über die kortikale Lamelle des Kiefers in der Projektion der Läsion. Danach erfolgt eine dichte Obturation der Wurzelkanäle mit anschließender Zahnrestauration.
Bei erschwertem Zugang zum Infektionsherd können neben der konservativen endodontischen Behandlung auch mikrochirurgische Methoden (periradikuläre Kürettage, Wurzelspitzenresektion mit retrograder Füllung, Wurzelamputation) oder eine gezielte Replantation eingesetzt werden.
Falls die Prognose der endodontischen Behandlung unbefriedigend ist, sollte der Zahn entfernt werden.
Die Antibiotikaprophylaxe bei einer nicht chirurgischen und chirurgischen endodontischen Behandlung wird bei den folgenden Patientengruppen durchgeführt:
- Patienten, die eine intravenöse Behandlung mit Bisphosphonaten erhalten (periapikale Chirurgie).
- Patienten mit dem Risiko einer infektiösen Endokarditis (komplexe angeborene Herzfehler, Herzklappenprothetik, infektiöse Endokarditis in der Anamnese).
- Immundefekte (Leukämie, HIV/AIDS, Niereninsuffizienz im Endstadium, Dialyse, vererbte genetische Defekte des Immunsystems, unkontrollierter Diabetes mellitus, Chemotherapie, Einnahme von Immunsuppressiva oder Steroiden nach einer Transplantation).
- Patienten nach einem endoprothetischen Gelenkersatz innerhalb der ersten 3 Monate nach der Operation.
- Patienten, die eine kraniale Strahlentherapie erhalten.
FAQ
1. Was ist ein apikaler Abszess?
2. Welche Symptome sind typisch für einen apikalen Abszess?
3. Wie wird ein apikaler Abszess behandelt?
4. Welche Komplikationen sind ohne Behandlung möglich?
Quellenverzeichnis
1.
VOKA-Katalog.
https://catalog.voka.io/2.
Siqueira, J. F., Jr, & Rôças, I. N. (2022). Treatment of endodontic infections. Quintessenz Verlag.
3.
Berman, L. H., & Hargreaves, K. M. (2020). Cohen’s Pathways of the Pulp Expert Consult. Elsevier.
https://www.aae.org/specialty/clinical-resources/guide-clinical-endodontics/4.
Torabinejad, M., Fouad, A., & Shabahang, S. (2020). Endodontics: Principles and Practice. Elsevier.
5.
Ghom, A. G., & Ghom, A. S. (2019). Textbook of Oral Medicine: With Free Book on Basic Oral Radiology. Jaypee Brothers Medical Publishers Pvt. Limited.
6.
American Association of Endodontists. (2019, June 3). Guide to Clinical Endodontics – American Association of Endodontists.
7.
Ricucci, D., & Siqueira, J. F. (2013). Endodontology: An Integrated Biological and Clinical View. Quintessence Publishing (IL).
8.
Bergenholtz, G., Hørsted-Bindslev, P., & Reit, C. (2013). Textbook of Endodontology. John Wiley & Sons.
9.
Hülsmann, M., Schäfer, E., Bargholz, C., & Barthel, C. (2009). Problems in endodontics: Etiology, Diagnosis and Treatment. Quintessence Publishing (IL).
10.
Beer, R., Baumann, M. A., & Kielbassa, A. M. (2004). Taschenatlas der Endodontie.