Гиперпаратиреоз: классификация, патогенез, клиническая картина, диагностика, лечение
Эндокринная патология гиперпаратиреоз: изменения кальций-фосфорного обмена. Разбор первичной, вторичной и третичной форм, симптомов и принципов лечения.
Специальности
АкушерствоАнгиологияАнестезиологияГастроэнтерологияГематологияГепатологияГинекологияГистологияДерматологияИнфекционные болезниКардиологияНеврологияОнкологияОртопедияОториноларингологияОфтальмологияПедиатрияПульмонологияСтоматологияТравматологияУрологияФизиологияЭмбриологияЭндокринологияЭта статья предназначена только для информационных целей
Содержание этого сайта, включая текст, графику и другие материалы, предоставляется исключительно в информационных целях. Оно не является советом или руководством к действию. По поводу вашего конкретного состояния здоровья или лечения, пожалуйста, проконсультируйтесь с вашим лечащим врачом.
Гипопаратиреоз – это патологическое состояние, характеризующееся снижением уровня паратгормона и, как следствие, развитием гипокальциемии и гиперфосфатемии.
Причинами развития гипотиреоза являются:
В зависимости от причины развития гипопаратиреоз делится на:
По тяжести течения выделяют:
В зависимости от длительности нарушения паратиреоидной функции:
Идиопатический гипопаратиреоз – это редкое эндокринное заболевание, частота которого составляет до 0.02%. Оно заключается в изолированном поражении паращитовидных желез с нарушением синтеза паратгормона и развитием гипокальциемии и гиперфосфатемии.
К причинам его возникновения относят генетические мутации и аномалии развития паращитовидных желез, аутоиммунное поражение паращитовидных желез (аутоиммунный полиэндокринный синдром I типа).
В настоящее время выявлена связь между изолированным гипопаратиреозом и мутациями в генах PTH, SOX3, CASR, GNA11 и GCM2, GATA3. Гипоплазия паращитовидных желез является частым признаком синдрома Ди Джорджи.


Послеоперационный гипопаратиреоз – самая частая причина паратиреоидной недостаточности: на ее долю приходится порядка 90% всех случаев. Возникает вследствие повреждения паращитовидных желез при операциях на щитовидной железе.
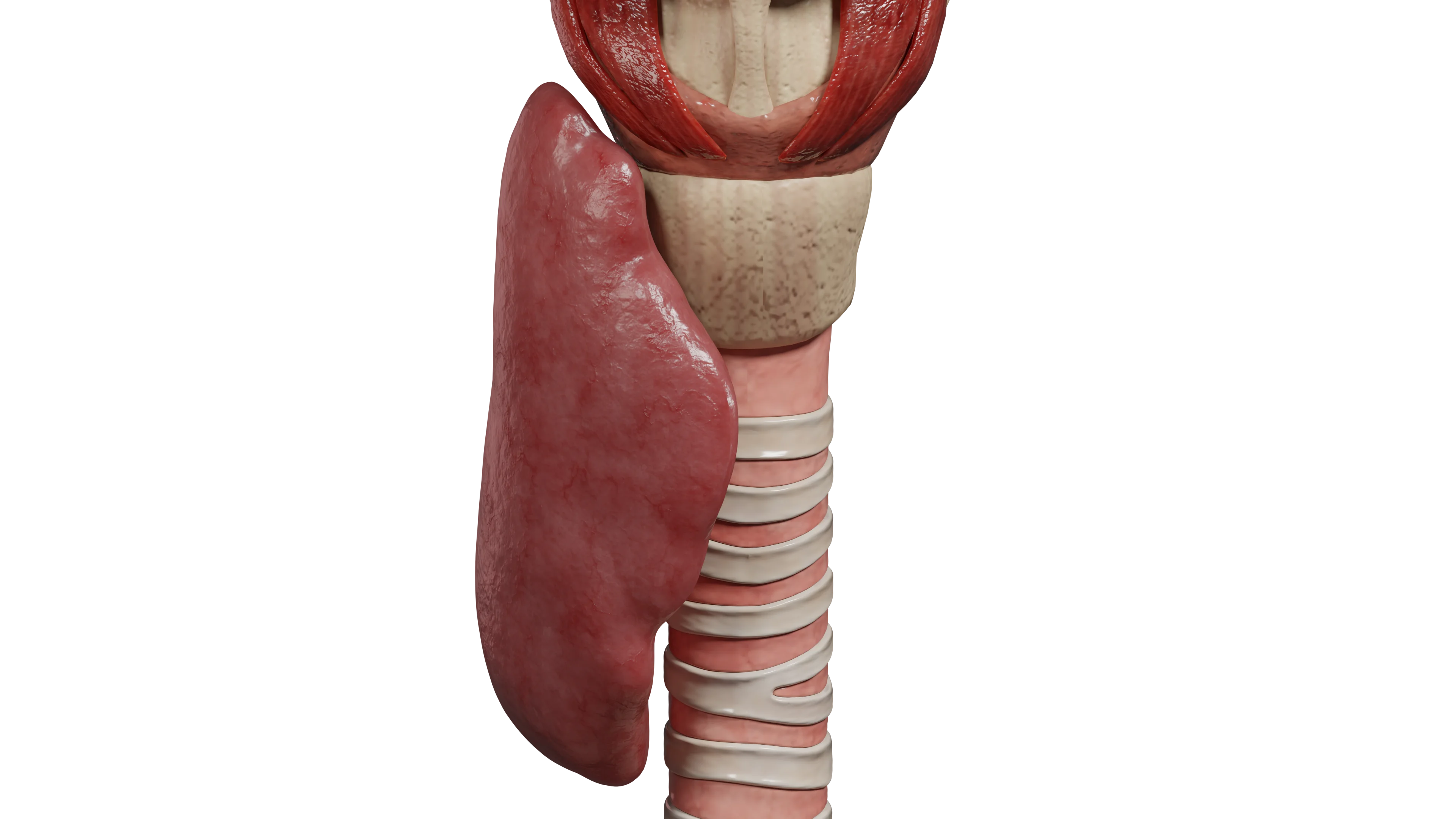

Послеоперационный гипопаратиреоз может быть обусловлен:
Ввиду разработки и постоянного совершенствования техники хирургических операций с развитием малоинвазивных методов, в настоящее время встречается в основном при операциях по поводу местно распространенного рака щитовидной железы и обусловлен, в большей степени, распространенностью опухолевого процесса.
Наиболее частая причина послеоперационного гипопаратиреоза ввиду общего кровоснабжения щитовидной и паращитовидных желез. Частота его колеблется по данным различных источников в пределах от 3 до 10% и от 15 до 30% для перманентного и транзиторного гипотиреоза соответственно.
Данный тип гипопаратиреоза составляет около 10% всех случаев паратиреоидной недостаточности.
Наиболее частой причиной является воздействие ионизирующего излучения вследствие проведения радиойодтерапии (при лечении болезни Грейвса или рака щитовидной железы), а также после дистанционной лучевой терапии на область головы и шеи.
Также в данную группу относятся травматические повреждения паращитовидных желез, кровоизлияния в ткань паращитовидной железы, воспалительные заболевания, инфильтративные повреждения ткани паращитовидных желез и пр.
Развитие гипопаратиреоза, как правило, возникает постепенно, имеет четкую связь с определенным внешним воздействием и в некоторых случаях может носить транзиторный характер.


Нарушение функции паращитовидных желез приводит к снижению в сыворотке крови уровня паратиреоидного гормона, который играет ключевую роль в кальций-фосфорном обмене.
Низкий уровень паратгормона приводит к:
Гипопаратиреоз может проявляться следующими клиническими симптомами:
Клиническая картина гипотиреоза зависит, в первую очередь, от выраженности гипокальциемии.
Выделяют следующие степени тяжести заболевания:
Основным методом диагностики гипопаратиреоза является лабораторный. В анализах наблюдается:
В качестве уточняющих методов диагностики используются:
Основным методом лечения гипопаратиреоза является назначение препаратов кальция и витамина D для коррекции гипокальциемии. Доза препаратов подбирается индивидуально и зависит от степени тяжести гипокальциемии и особенностей течения заболевания.
В основном используются пероральные формы кальция и, наиболее часто, карбонат кальция ввиду его низкой стоимости и общедоступности. Доза рассчитывается индивидуально в пределах от 20 до 80 ммоль элементарного кальция (от 2 до 8 г кальция карбоната) в сутки, разделенного на несколько приемов (в зависимости от переносимости препарата).
При необходимости быстрой коррекции гипокальциемии в случае тяжелой гипокальциемии применяется парентеральное введение глюконата кальция.
Начальная доза составляет от 2 до 5 ммоль элементарного кальция внутривенно медленно в течение 10-20 минут, поддерживаются доза составляет 2 ммоль элементарного кальция в час. Доза корректируется в зависимости от биохимического ответа и выраженности симптомов.
Наиболее эффективным и простым в назначении и подборе дозы является прием кальцитриола. Доза подбирается индивидуально в диапазоне от 0.25 до 1.0 мкг в сутки.
Терапия холекальциферолом и эргокальциферолом сложнее в связи с более высоким риском передозировки и развития стойкой токсичности из-за их длительного действия. Рекомендуется начинать терапию с дозы 25 000 МЕ в сутки с постепенным повышением до максимальной суточной дозы (100 000 МЕ в сутки) с постоянным биохимическим контролем уровня кальция в сыворотке крови и его экскреции с мочой.
Помимо сложностей в подборе дозы, ограничения приема холекальциферола и эргокальциферола также связаны с нарушением синтеза в почках из 25-гидроксивитамина D в активную форму витамина D (1,25-дигидроксивитамин D) из-за дефицита паратгормона.
Возможен прием рекомбинантного человеческого паратгормона.В настоящее время зарегистрированы и используются в практике следующие препараты:
В настоящее время проводятся ряд исследований альтернативных вариантов лечения, которые включают в себя:
1. Что такое гипопаратиреоз и каков механизм его развития?
2. Почему гипопаратиреоз часто развивается после удаления щитовидной железы?
3. В чем ключевая разница между патогенезом гипопаратиреоза и гиперпаратиреоза?
4. Каков долгосрочный клинический прогноз при хронической форме заболевания?
5. Какие клинические маркеры указывают на развитие гипокальциемического криза?
Список источников
1.
VOKA 3D Anatomy & Pathology — Complete Anatomy and Pathology 3D Atlas [Internet]. VOKA 3D Anatomy & Pathology.
Available from: https://catalog.voka.io/
2.
Khan S, Khan AA. Hypoparathyroidism: diagnosis, management and emerging therapies. PubMed [Internet].
Available from: https://pubmed.ncbi.nlm.nih.gov/39905273/
3.
Baspete M, Gensure RC. Hypoparathyroidism and Pseudohypoparathyroidism. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing.
Available from: https://www.ncbi.nlm.nih.gov/books/NBK279165/#hypo-pseudo-parathyr.MANAGEMENT_OF_HYPOP
4.
Shoback D. Hypoparathyroidism. The New England Journal of medicine. Published July 24, 2008. VOL. 359 №4.
Available from: https://www.nejm.org/doi/full/10.1056/NEJMcp0803050
Резюме статьи с помощью ИИ
Выберите желаемого помощника ИИ:
Ссылка успешно скопирована
Спасибо!
Ваше сообщение отправлено!
Наши специалисты свяжутся с вами в ближайшее время. Если у вас возникли дополнительные вопросы, пожалуйста, свяжитесь с нами по адресу info@voka.io.