المبادئ الأساسية للتخدير العام
هذه المقالة لأغراض إعلامية فقط
يتم توفير محتوى هذا الموقع الإلكتروني، بما في ذلك النصوص والرسومات والمواد الأخرى، لأغراض إعلامية فقط. وليس المقصود منه تقديم المشورة أو التوجيه. فيما يتعلق بحالتك الطبية أو علاجك الخاص، يرجى استشارة مقدم الرعاية الصحية الخاص بك.
التخدير العام هو حالة متحكم فيها وقابلة للعكس تتحقق فيها: فقدان الوعي، وفقدان الذاكرة، وتسكين الألم، وإرخاء العضلات أو عدم حركتها، وتخفيف الاستجابات اللاإرادية غير المرغوبة للتنبيه المؤلم. تُستحدث هذه الحالة بهدف إجراء العمليات الجراحية وغيرها من الإجراءات التداخلية، مع الحفاظ على الاستتباب الفسيولوجي.

التقييم قبل التخدير
قبل تقديم الرعاية التخديرية، يُجرى لجميع المرضى تقييم للحالة الصحية، والمخاطر المحتملة في الفترة المحيطة بالجراحة، ومدى الجاهزية للإجراء المخطط له.
يساعد تقييم المخاطر في الفترة المحيطة بالجراحة على التعرف المبكر إلى المرضى الأكثر عرضةً للمضاعفات، وتحسين الحالات المرافقة، ووضع خطة التخدير مسبقًا (المراقبة اللازمة، واستراتيجية الإعطاء الوريدي للسوائل، والمتابعة بعد الجراحة)، وكذلك إجراء الاستشارة مع المريض، ومناقشة المخاطر المتوقعة، والحصول على الموافقة المستنيرة.
في الممارسة السريرية يُستخدم على نطاق واسع تصنيف الحالة البدنية وفق الجمعية الأمريكية لأطباء التخدير (ASA) بوصفه مؤشرًا أساسيًا لشدّة حالة المريض، كما تُستخدم مقاييس أخرى، مثل: حاسبة المخاطر الجراحية ACS NSQIP للمرضى غير الخاضعين لجراحة القلب، ومنسب الاختطار المنقح للأمراض القلبية (RCRI) لتقييم المضاعفات القلبية الوعائية، وغيرها.
المراحل الأساسية للتخدير العام
يشمل التخدير العام الحديث ثلاث مراحل:
- تحريض التخدير؛
- استمرارية التخدير؛
- الإفاقة.
1. تحريض التخدير
هي عملية إدخال المريض في حالة فقدان الوعي عبر إعطاء تركيز مناسب من المخدر، تتبعها المحافظة على التخدير. تُعد مرحلة تحريض التخدير أكثر المراحل “حساسية”، إذ ينتقل المريض خلال دقائق معدودة من انعكاسات وقائية محفوظة إلى انقطاع النفس واحتمال حدوث انخفاض ضغط الدم.
تتحقق السلامة عبر التحضير المسبق، بما في ذلك:
- تقييم المريض/العملية/الموافقة المستنيرة؛
- فحص جهاز التخدير والتأكد من جاهزية المعدات والأدوية؛
- الاستعداد لفقدان الدم المتوقع وتوفر منتجات الدم؛
- تقييم مجرى الهواء وتقييم الحالة التنفسية ومخاطر العملية.
العوامل الرئيسية لتحريض التخدير
يمكن تحقيق تحريض التخدير بطريقة وريدية أو استنشاقية بحسب الحالة السريرية أو عمر المريض. لدى المرضى البالغين، تُفضل عادةً طريقة التحريض الوريدي، وتشمل المنوم (مثل بروبوفول، أو إيتوميدات، أو كيتامين)، والدواء المساند (الأفيونيات و/أو البنزوديازيبينات)، ومرخيات العضلات إذا كان من المخطط إجراء التنبيب.
يُضاف التخدير الاستنشاقي غالبًا كمكون إضافي في مرحلة تحريض التخدير بعد تحقيق فقدان الوعي الأولي بواسطة المنومات الوريدية، أو يُستخدم كخيار وحيد.
حماية مجرى الهواء
يُعد تدبير مجرى الهواء جزءًا لا يتجزأ من التخدير العام، إذ يضمن تهوية وأكسجة كافيتين، إضافة إلى إيصال خليط الغازات المخدرة.
أجهزة تدبير مجرى الهواء:
- قناع التخدير: يُستخدم أثناء تحريض التخدير قبل تركيب أجهزة أخرى، وكذلك أثناء التخدير في الإجراءات القصيرة التي لا تتطلب إرخاء العضلات.
- أجهزة مجرى الهواء فوق المزمار (القناع الحنجري): تُدخل عبر الفم إلى البلعوم الفموي وتُوضع فوق الحنجرة. يمكن استخدامه كجهازٍ أساسي عند التنفس العفوي أو التهوية المتحكم بها، لكنه لا يوفر حماية كاملة من الشفط الرئوي. كما يمكن استخدامه كقناة موجهة للتنبيب أو لدى المرضى ذوي مجرى هواء صعب.
- الأنبوب الرغامي: يُوضع بالتنظير الحنجري المباشر بحيث يكون طرفه البعيد داخل الرغامى (القصبة الهوائية). يُستخدم للمرضى المعرضين لخطر الشفط الرئوي، وعند الإجراءات المطولة، أو عند الحاجة إلى إرخاء العضلات. يُعد ألم الحلق بعد الجراحة أكثر الآثار الجانبية شيوعًا للتنبيب الرغامي.
حالات خاصة: تشمل ارتفاع خطر الشفط الرئوي (مما يستدعي التحريض المتتالي السريع (RSI)، وكذلك مجرى الهواء الصعب.
2. استمرارية التخدير
يتمثل الهدف الرئيسي من هذه المرحلة في الحفاظ على المرحلة الثالثة من التخدير الجراحي عند عمق آمن من التخدير، ولا سيما لدى المرضى المسنين والمرضى الذين لديهم أمراض مرافقة مهمة، ويتضمن ذلك الجوانب الآتية:
- الحفاظ على الاستتباب الفسيولوجي: الاستقرار الديناميكي الدموي، والحفاظ على التهوية والأكسجة، والتحكم بدرجة الحرارة.
- الوقاية من الاستيقاظ أثناء الجراحة.
- ضمان تسكين كاف للألم.
- إرخاء العضلات: لتسهيل إجراء العملية أو منع الحركة إذا اقتضت الحاجة أثناء الإجراء.
يمكن الحفاظ على التخدير إما بطرق استنشاقية في الغالب أو بتقنية وريدية في الغالب. ويُفترض في المخدر المثالي أن يمتلك:
- بداية مفعول سريعة؛
- تأثيرات قلبية رئوية حدية؛
- إطراحًا سريعًا من مجرى الدم.
لا يُعد أي من الأدوية المتاحة مخدرًا مثاليًا لجميع المرضى؛ فجميع أدوية التخدير لها آثار جانبية محتملة.
وبناءً على ذلك، قد تشمل طرق الحفاظ على التخدير استخدام أدوية التخدير الاستنشاقية وحدها، أو التخدير الوريدي الكلي (التخدير الكلي عن طريق الوريد/TIVA)، أو استخدام توليفة من عامل أو أكثر من العوامل الاستنشاقية مع عدة أدوية وريدية مهدئة ومسكنات (أفيونية وغير أفيونية)، مع أو دون استخدام مرخيات العضلات.
المخدرات الاستنشاقية
تؤمن فقدان الوعي، لكنها تمتلك أيضًا خصائص أخرى، بما في ذلك تسكين الألم (أكسيد النيتروس) وإرخاء العضلات (إيزوفلوران). تكون جميع مواد التخدير إما غازات مسالَة تحت الضغط أو سوائل متطايرة. تُقاس قوة المخدرات الاستنشاقية بقيمة MAC، وهي الحد الأدنى للتركيز السنخي للدواء الذي يمنع الاستجابة للمنبه الجراحي لدى 50٪ من المرضى عند ضغط يعادل 1 ضغط جوي (1 atm).
المخدرات الاستنشاقية:
- المخدرات المتطايرة (سيفوفلوران، ديسفلوران، إيزوفلوران، وفي بعض البلدان هالوثان): يمكن استخدامها كعامل مستقل للمحافظة على التخدير العام؛
- أكسيد النيتروس: عامل مساند أثناء المحافظة على التخدير العام.
مزايا التخدير الاستنشاقي:
- سهولة وسرعة ضبط عمق التخدير (من خلال قياس تركيز المخدر في نهاية الزفير) وإمكانية التحكم بالتركيز المطلوب للمخدر.
- انخفاض معتمد على الجرعة في توتر العضلات، مما يتيح تقليل جرعات مرخيات العضلات إلى الحد الأدنى.
- إفاقة متوقعة وسريعة.
- الجدوى الاقتصادية في ظروف معينة
سلبيات التخدير الاستنشاقي:
- تثبيط معتمد على الجرعة للتنفس والديناميكا الدموية.
- ارتفاع خطر الغثيان والإقياء بعد الجراحة.
- خطر محتمل لتحريض فرط الحرارة الخبيث.
المخدرات الوريدية
هي أدوية تؤدي عند إعطائها بجرعات مناسبة إلى فقدان سريع للوعي (وعادة ما يتحقق التحريض بعد انقضاء دورة دموية واحدة «من الذراع إلى الدماغ»). يُسمى الحفاظ على التخدير العام حصريًا عبر الإعطاء الوريدي بالتخدير الوريدي الكلي (TIVA).
تُعدل جرعات التسريب الوريدي للمخدرات الوريدية بحسب العمر، ومؤشر كتلة الجسم (BMI)، والهشاشة، والأمراض المرافقة. عند الجمع بين مخدرات وريدية من فئات مختلفة ينشأ تأثير تآزري (ما يسمح بخفض جرعة كل عامل).
المكونات الرئيسية للتخدير الوريدي:
- المخدر المهدئ المنوم: وغالبًا ما يكون بروبوفول؛
- المكون المسكن للألم: وغالبًا ما يكون من الأفيونيات، مثل رميفنتانيل، أو فنتانيل، أو سوفنتانيل، أو هيدرومورفين، أو مورفين؛
- الأدوية المساندة: يمكن استخدامها لتقليل جرعة بروبوفول أو استبداله كمنوم، أو لتقليل جرعة الأفيونيات أو استبدالها بوصفها مكونًا مسكنًا للألم. وتشمل البنزوديازيبينات (ميدازولام، ريميمازولام)، وناهضات لمستقبلات ألفا 2 (ديكسميديتوميدين)، والمخدرات الموضعية (ليدوكايين)، وغيرها.
مزايا التخدير الوريدي الكلي (TIVA) بوصفه طريقة للمحافظة على التخدير:
- خيار عند عدم تفضيل التخدير الاستنشاقي أو تعذره (مثل التدخلات على مجرى الهواء أو أثناء النقل).
- لا يُعد محرضًا لفرط الحرارة الخبيث.
- انخفاض خطر الغثيان والإقياء بعد الجراحة (PONV).
- ميزة بيئية (أثر أقل على البيئة مقارنة بالتخدير الاستنشاقي).
سلبيات التخدير الوريدي الكلي (TIVA):
- لا توجد إمكانية لقياس التركيز النهائي في الدم، وبالتالي لا يمكن ضبط عمق التخدير بدقة.
- يزداد خطر الاستيقاظ غير المقصود عند نقص إيصال الدواء؛ لذا تزداد متطلبات السلامة لنظام التسريب وتبرز أهمية المراقبة بتخطيط كهربية الدماغ (EEG).
- تثبيط معتمد على الجرعة للتنفس والديناميكا الدموية، كما هو الحال مع العوامل الاستنشاقية.
مرخيات العضلات
تُقسم مرخيات العضلات أو العوامل الحاصرة للوصل العصبي العضلي (NMBA) إلى فئتين بحسب آلية العمل:
- مرخيات العضلاتالمزيلة للاستقطاب (السكسينيل كولين).
- مرخيات العضلاتغير المزيلة للاستقطاب: لها بداية أبطأ ومدة تأثير أطول. تُقسم مرخيات العضلات غير المزيلة للاستقطاب، بحسب مدة التأثير، إلى طويلة المفعول (بانكورونيوم)، ومتوسطة المفعول (فيكورونيوم، روكورونيوم، أتراكوريوم، سيساتراكوريوم)، وقصيرة المفعول (ميفاكوريوم).
يستند اختيار الحاصر العصبي العضلي المحدد إلى مدة الإجراء الجراحي المخطط لها، وإلى وجود قصور كلوي أو كبدي شديد.
مزايا حاصرات الوصل العصبي العضلي (NMBA):
- تحسين الظروف الجراحية (إرخاء العضلات في الحقل الجراحي، مما قد يؤدي مثلًا إلى خفض ضغط النفخ أثناء تنظير البطن).
- يقلل الحاجة إلى الجرعات الكلية من أدوية التخدير، ويسهل التزامن مع جهاز التهوية الميكانيكية.
سلبيات ومخاطر حاصرات الوصل العصبي العضلي (NMBA):
- يُعد الحصار العصبي العضلي المتبقي عامل خطر مهمًّا للمراضة والوفيات المرتبطتين بالتخدير؛ لذا تُوصى المراقبة الكمية باستخدام TOF.
- التأق (إذ تُعد حاصرات الوصل العصبي العضلي من أكثر أسباب التأق شيوعًا في الفترة المحيطة بالجراحة).
- يُعد السكسينيل كولين، وهو مرخ للعضلات مزيل للاستقطاب، محرضًا لفرط الحرارة الخبيث.
3. الإفاقة
هي عودة تدريجية للوعي بعد إيقاف إعطاء المخدر والأدوية المساندة في نهاية الإجراء، مما يوفر انتقالًا سلسًا للمريض من حالة التخدير الجراحي إلى اليقظة.
المهام الأساسية في هذه المرحلة:
- إيقاف/تقليل إعطاء المخدر مع الحفاظ على تسكين الألم بشكل كاف.
- استعادة التنفس العفوي والمنعكسات الوقائية لمجرى الهواء.
- استبعاد بقاء تأثير مرخي العضلات قبل نزع الأنبوب الرغامي، وإجراء عكس الحصار العضلي (نيوستغمين، سوغاماديكس).
- الوقاية من الغثيان والإقياء بعد الجراحة (PONV) وعلاجهما.
- القدرة على التعامل مع بعض المضاعفات أثناء الإفاقة من التخدير العام، مثل ارتفاع ضغط الدم، وتسرع القلب، والرجفان، ومشكلات مجرى الهواء (تشنج الحنجرة، وتشنج القصبات)، إضافة إلى الهياج الشديد.
- نقل المريض من غرفة العمليات إلى غرفة الإفاقة لمتابعة الرعاية اللاحقة.
المراقبة أثناء التخدير العام
تُعد المراقبة عنصرًا أساسيًا وإلزاميًا في التخدير العام. يجب على طبيب التخدير مراقبة المتغيرات الفسيولوجية للمريض بالإضافة إلى معدات التخدير، حيث يمكن أن تتسبب الأدوية المخدرة والتدخل الجراحي في تغيرات سريعة في المؤشرات الحيوية الهامة.
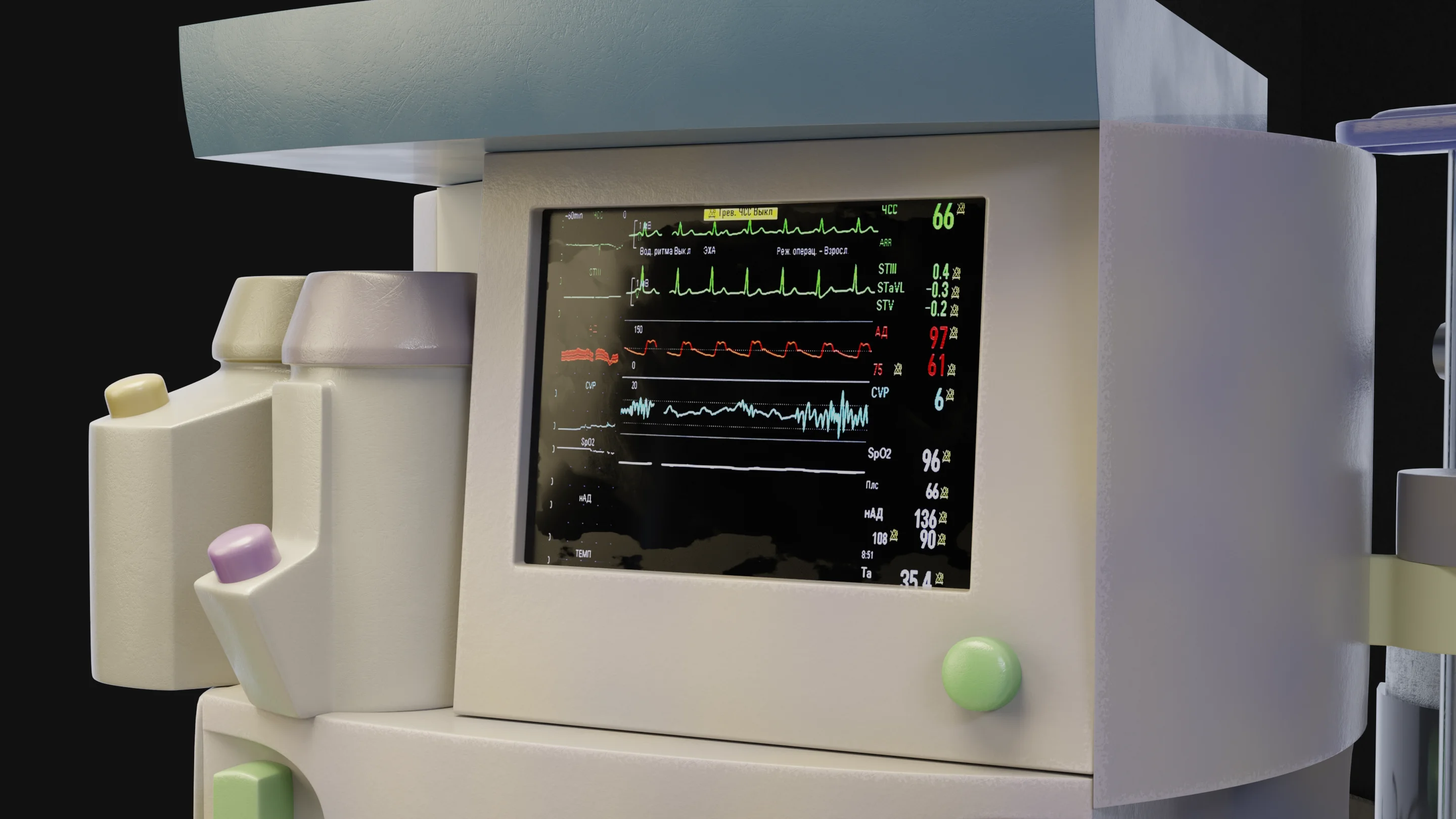
المراقبة الأساسية
- مقياس التأكسج النبضي.
- تخطيط كهربية القلب.
- قياس ضغط الدم غير الغازي (NIBP).
- قياس درجة الحرارة.
- تخطيط ثاني أكسيد الكربون في نهاية الزفير (ETCO2).
- إنذارات انخفاض تركيز الأكسجين وتوقف تهوية المريض.
- المراقبة الكمية لحجم الزفير لمزيج الغازات.
المراقبة المتقدمة
- ضغط الدم الشرياني الغازي (الخط الشرياني): يُعد ضروريًا عند ارتفاع خطر عدم الاستقرار الديناميكي الدموي، وفي العمليات الكبرى المعقدة، وعند توقع تقلبات سريعة في ضغط الدم، أو الحاجة إلى أخذ عينات غازات الدم، أو المعايرة الدقيقة للأدوية الفعالة في الأوعية.
- المراقبة العصبية العضلية الكمية (TOF/TOFR، وتخطيط كهربية العضلات، وتخطيط تسارع العضلات): تُوصى للمرضى الذين يتلقون حاصرات الوصل العصبي العضلي لضبط الجرعات وتأكيد التعافي، ويُعد الهدف قبل نزع الأنبوب الرغامي TOF≥ 0.9.
- مراقبة عمق التخدير بتخطيط كهربائية الدماغ المعالج (BIS): تُفضل عند استخدام التخدير الوريدي الكلي (TIVA).
- وجود القسطرة الوريدية المركزية ومراقبة الضغط الوريدي المركزي (CVP): سوء الوصول الوريدي المحيطي، والحاجة إلى تسريب/نقل سريع للسوائل أو منتجات الدم، وكونه جزءًا من تقييم حجم الدم الدوراني.
- المراقبة الديناميكية الدموية المتقدمة (تخطيط القلب عبر المريء، قسطرة الشريان الرئوي – قسطرة سوان-غانز وغيرها): تُطلب للمرضى ذوي خطر المضاعفات المرتفع، وفي التدخلات الجراحية القلبية والعمليات عالية الخطورة.
- المراقبة المستمرة لدرجة الحرارة: في العمليات المطولة، أو عند الحاجة إلى تدفئة نشطة، أو عند وجود خطر حدوث انخفاض حرارة الجسم.
الرعاية بعد الجراحة
يُنقل معظم المرضى إلى غرفة الإفاقة بعد التخدير لضمان المعالجة في الوقت المناسب للآثار الجانبية بعد الجراحة. يُنقل المرضى ذوو الحالات الحرِجة، سواء كانوا واعين أو منببين، إلى وحدة العناية المركزة لمتابعة العلاج.
الأسئلة الشائعة
1. ما هو التخدير العام، وكيف يؤثر في الجسم؟
2. ما الفرق بين التخدير الموضعي والتخدير العام؟
3. ما مدى خطورة التخدير العام في الطب الحديث؟
4. هل التخدير العام والبنج العام هما الشيء نفسه؟
5. ما الأدوية المستخدمة في التخدير العام؟
6. ما الآثار التي قد تظهر بعد الإفاقة من التخدير؟
قائمة المصادر
1.
VOKA 3D التشريح & علم الامراض – Complete Anatomy and Pathology 3D Atlas [Internet]. VOKA 3D التشريح&علم الامراض.
Available from: https://catalog.voka.io/ متاح
2.
Nimmo, A.F., Absalom, A.R., Bagshaw, O. (2019). Guidelines for the safe practice of total intravenous anaesthesia (TIVA) [إرشادات الممارسة الآمنة للتخدير الوريدي الكلي (TIVA)]: Joint Guidelines from the Association of Anaesthetists and the Society for Intravenous Anaesthesia. 74(2):211-224. doi: 10.1111/anae.14428.
3.
Khorsand, S.M. Maintenance of general anesthesia [المحافظة على التخدير العام] [Internet]. In: Post TW, editor. UpToDate [Internet]. Waltham (MA): UpToDate; 2025 [updated 2025 Mar 5; cited 2025 Dec].
4.
Saugel, B., Buhre, W., Chew, M.S. (2025). Intra-operative haemodynamic monitoring and management of adults having noncardiac surgery [المراقبة والتدبير الديناميكي الدموي أثناء الجراحة لدى البالغين الخاضعين لجراحة غير قلبية]. European Journal of Anaesthesiology 42(6):p 543-556, DOI: 10.1097/EJA.0000000000002174.
5.
Ludovico, F., Pietro, Di F., Patrick, Del M. (2024). Anesthetic gases environmental impact, anesthesiologists’ awareness, and improvement opportunities: a monocentric observational study [الأثر البيئي لغازات التخدير، ومدى إدراك أطباء التخدير، وفرص التحسين: دراسة رصدية أحادية المركز]. Journal of Anesthesia, Analgesia and Critical Care 4:47. doi: 10.1186/s44158-024-00183-1.